Диагноз C61 с рак предстательной железы, стадия 4, свидетельствует о наличии тяжелой злокачественной опухоли, которая достигла значительного прогрессирования. Наличие таких характеристик, как СН1, указывает на метастатические изменения в лимфатических узлах, что требует внимательного наблюдения и комплексного подхода к лечению.
Клиническая группа 2 и градирующая группа 3 подчеркивают необходимость интенсивной терапии, направленной на замедление прогрессирования заболевания и улучшение качества жизни пациента. Учитывая сложность данного случая, мультидисциплинарная команда врачей должна разработать индивидуальный план лечения, включая возможные варианты химиотерапии, гормональной терапии и другие методы воздействия.
- Диагноз: рак предстательной железы – S61, стадия 4, классификация TNM: T2N1M0.
- Степень тяжести: степень 2.
- Градирующая группа: 3 (умеренно дифференцированный рак).
- Клиническая группа: 2.
- Примеры симптомов: возможные нарушения мочеиспускания, боли в области таза.
- Методы диагностики: биопсия, МРТ, ПЭТ-КТ.
- Методы лечения: гормонотерапия, лучевая терапия, хирургическое вмешательство.
- Прогноз: зависит от стадии заболевания, возраста пациента и общего состояния здоровья.
Определение стадий рака по системе TNM
Стадия онкологического заболевания характеризует уровень его серьезности и показывает размеры злокачественной опухоли, а также ее распространенность. Эти данные позволяют специалисту: установить степень тяжести недуга и предположить прогноз по выживанию; разработать оптимальную стратегию лечения рака; рассмотреть современные методы терапии, включая иммунотерапию; оценить эффективность проведенной терапии.
Кроме того, стадия рака играет важную роль в обмене данными между медицинскими учреждениями, помогает в разработке новых методов лечения и в отправке запросов в онкологические клиники Израиля. Рак всегда классифицируется по той стадии, которая была установлена при диагностике, даже если пациент полностью выздоровел или, наоборот, наблюдается прогрессирование заболевания. Информация о том, как изменяется заболевание, добавляется к первоначально установленной стадии, но сама стадия остается неизменной. Чтобы установить стадию рака, врач назначает различные исследования, такие как лабораторные анализы, рентгенография, компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и другие визуализирующие методы. Также необходимо получить клетки опухоли с использованием различных видов биопсии.
Предварительная консультация (Бесплатная)

Скорость принятия решений критична при лечении рака. Именно поэтому на первый план при составлении лечебной схемы выходит современная диагностика. Программа обследования при подозрении на злокачественное новообразование включает ряд высокоинформативных исследований:
Системы классификации для определения стадии рака
Существует множество систем стадирования онкологических заболеваний. Так, система TNM применяется для любых видов рака, другие созданы для конкретных болезней. Практически все они включают такую информацию:
- местонахождение опухоли в теле;
- габариты новообразования;
- уровень вовлеченности соседних лимфатических узлов;
- метастазирование опухоли в другие органы.
Принципы лечения рака предстательной железы
Когда диагноз рак предстательной железы установлен, гистологически подтверждён и известна клиническая стадия, врач обязан поговорить с пациентом о доступных вариантах и перспективах последующего лечения. Выбор метода терапии зависит от стадии прогрессирования заболевания.
В расчёт принимаются следующие методы комплексного лечения аденокарциномы простаты:
- Операция по удалению органов / простатэктомия / резекция R0
- Лучи терапия
- Химиотерапевтическое лечение
- Гормональное лечение / антигормональная терапия


Грейд по шкале Глисона: насколько агрессивен рак?
Когда рак предстательной железы выявляется при микроскопическом анализе образцов ткани, патоморфолог классифицирует рак по степени или грейду. Это отражает уровень поражения клеток простаты.
В 2014 году Всемирная организация здравоохранения пересмотрела шкалу Глисона, введя упрощённую систему оценки степени дифференцировки от 1 (низкая) до 5 (очень высокая). Грейд-группа – это сумма баллов, полученных от двух образцов биопсии, и она может составлять от 2 (1+1) до 10 (5+5) баллов. Образцы с общей оценкой выше 6 классифицируются как раковые. Опухоли с более высокими оценками по шкале Глисона, как правило, проявляют большую агрессивность.
TNM — международная система классификации стадии рака
Классификация TNM- это результат международной систематизации стадий онкологического заболевания. Аббревиатура TNM происходит от Tumor (опухоль), Nodulus (узлы), Metastasis (метастазы).
Т обозначает первичную опухоль и указывает на её распространение. Например, параметр ТХ указывает на недостаток информации для оценки первичной опухоли, Т0 — на отсутствие опухоли. Классификации N и M мы обсудим немного позже.
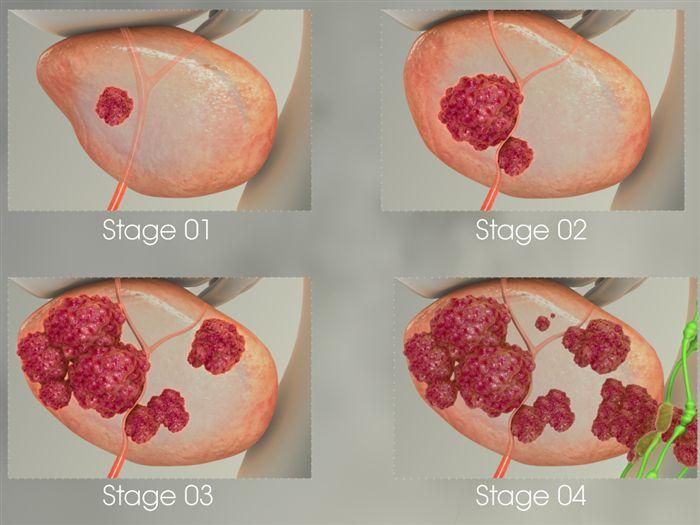
Стадии рака демонстрируют распространение злокачественных клеток и представляют собой систему, варьирующую от I до IV с подстадиями А, B, C.
Стадия I:
На первой стадии опухоль клинически не проявляется, не визуализируется на КТ или МРТ, рост новобразования медленный. Рак может быть случайно обнаружен во время проведения операции по поводу другого заболевания. ПСА ниже 10 нг/мл, грейд-группа 1. На первой стадии опухоль обычно резектабельна, прогноз хороший.
- — опухоль была выявлена случайно в ходе гистологического исследования или в процессе другой операции, например, при доброкачественной гиперплазии предстательной железы (ДГПЖ), и занимает менее 5% от всего образца (если больше 5%, это считается стадией 1b).
- указывает на то, что при обнаружении высокого уровня ПСА была проведена пункционная биопсия, в результате которой была выявлена опухоль.
Стадия II:
На втором этапе опухоль остается внутри предстательной железы. Врач может нащупать ее при проведении ректального обследования в зависимости от ее размера. Также рак может быть визуализирован с помощью современных диагностических методов.
- 2a: опухоль затронула не более половины одной стороны предстательной железы. Уровень ПСА в крови составляет от 10 до 20 нг/мл, грейд-группа 1.
- 2b: опухоль охватывает более чем половину одной стороны предстательной железы, но не затрагивает обе стороны. Грейд-группа 2 (опухоль развивается довольно медленно, имеется низкий риск возникновения метастазов), уровень ПСА менее 20 нг/мл.
- 2c: рак поражает обе стороны предстательной железы. Уровень ПСА составляет менее 20 нг/мл, грейд-группа может быть 3 или 4, риск развития метастазов увеличивается.
Стадия III:
На третьем этапе опухоль выходит за границы предстательной железы, однако не затрагивает лимфатические узлы.
- 3a: опухоль распространилась за пределы капсулы предстательной железы, но не захватила семенные пузырьки. Уровень ПСА выше 20 нг/мл, грейд-группа от 1 до 4, наблюдается высокая вероятность возникновения метастазов.
- 3b: опухоль проникла в семенные пузырьки, но не затронула лимфатические узлы и другие органы. Может иметь любую грейд-группу по Глисону и любой уровень ПСА.
- 3c: рак распространился на одну или обе стороны предстательной железы, любой уровень ПСА, грейд-группа 5. Опухоль характеризуется быстрым ростом, высокие риски формирования метастазов.
Стадия IV
На четвертой стадии заболевания опухоль охватывает ткани, которые находятся вблизи предстательной железы. Симптоматика становится явной: у пациента появляется кровь в моче, возникают сложности с мочеиспусканием, а общее состояние здоровья ухудшается. Грейд Глисона и уровень ПСА могут варьироваться.
- 4a: опухоль определяется с одной или обеих сторон предстательной железы и может затрагивать другие органы, кроме семенных пузырьков. Например, рак способен распространяться в прямую кишку, мочевой пузырь, сфинктер уретры и стенки таза.
- 4b: опухоль достигает семенных пузырьков, есть Возможность ее распространения на удаленные лимфатические узлы и другие органы. Опухоль прогрессирует быстро, что увеличивает вероятность метастазов.
Клиническая и морфологическая классификация рака предстательной железы
Рак предстательной железы чаще всего (в 70% случаев) возникает в периферической зоне, тогда как в центральной зоне опухоль развивается лишь в 10-15% ситуаций, а в переходной зоне — в остальных случаях. Как уже упоминалось, заболевание, с редкими исключениями, начинается после пятидесятилетнего возраста.
Однако гистологические исследования на аутопсии предстательной железы у молодых мужчин от 30 до 40 лет в 20% случаев выявили микроскопические очаги латентного рака. Поскольку такие микроскопические опухоли растут крайне медленно, то клинически заболевание не проявляется.
С течением времени латентные раковые образования начинают возрастать и терять свои характерные признаки дифференцировки. Считается, что при росте опухоли до объема 0,5 см³ она становится клинически актуальной и нуждается в соответствующем лечении. Морфологически злокачественные новообразования предстательной железы делятся на эпителиальные и неэпителиальные.
Эпителиальные опухоли классифицируются на аденокарциному, переходно-клеточный рак и плоскоклеточный рак. Последние две формы встречаются достаточно редко. Наиболее распространённой среди эпителиальных опухолей является аденокарцинома. Стоит подчеркнуть, что при микроскопическом исследовании аденокарцинома имеет неоднородное строение. Существует несколько вариантов аденокарциномы: 1) мелкоацинарная, 5) солидно-трабекулярный рак, 2) крупноацинарная, 6) эндометриоидный, 3) криброзный рак, 7) железисто-кистозный, 4) папиллярная аденокарцинома, 8) слизеобразующий рак.
Основными диагностическими критериями рака предстательной железы является структурный атипизм: компактное расположение опухолевых ацинусов, беспорядочный их рост с инфильтрацией стромы органа. В строме опухоли происходит гибель эластических волокон, отмечается инфильтрация опухолью прилежащей ткани, инвазия в периневральные и периваскулярные лимфатические щели.
На сегодняшний день гистологическая классификация Глисона занимает лидирующие позиции в клинической практике, поскольку она в значительной степени удовлетворяет требованиям врачей при выборе стратегии лечения и оценке прогноза заболевания
Эта классификация основывается на уровне дифференциации железистых структур опухолевой ткани. Опухоль с показателем Глисона 1 образует почти нормальные железы, и с увеличением значения этого показателя структура тканей деградирует, достигая на уровне 5 состояния, когда опухоль состоит из недифференцированных клеток. Чем больше утрачена дифференциация тканей, тем менее благоприятный прогноз наблюдается у пациента.
По классификации Глисона степень дифференцировки опухоли разделяется на пять градаций:
- градация 1: опухоль состоит из мелких однородных желез с незначительными изменениями в ядрах;
- градация 2: опухоль образована группами желез, которые все еще разделены стромой, но находятся ближе друг к другу;
- градация 3: опухоль состоит из желез различного размера и структуры, обычно прорастая в строме и окружающих тканях;
- градация 4: опухоль характеризуется явной атипией клеток и прорастает в окружающие ткани;
- градация 5: опухоль состоит из слоев недифференцированных атипичных клеток.
Исследование результатов выжидательной тактики при раке предстательной железы показало, что у пациентов с показателем Глисона менее 4 метастазирование происходило в 2.1% случаев в год, у пациентов с Глисоном от 5 до 7 — в 5.4% случаев, а у пациентов с показателем более 7 — в 13.5% случаев.
Таблица 9. Классификация по системе Глисона.
| Баллы по Глисону | Гистологические характеристики | Вероятность местного распространения опухоли в течение 10 лет |
| менее 4 | Высокодифференцированный рак | 25% |
| от 5 до 7 | Умеренно дифференцированный рак | 50% |
| более 7 | Низкодифференцированный рак | 75% |
К сожалению, в настоящее время невозможно предсказать, какая опухоль на протяжении всей последующей жизни больного окажется бессимптомной, а какая перейдет в стадию с клиническим проявлением. Чтобы оценить достоинства классификации, предлагаемой Глисоном, остановимся на ее сравнении с применяемой в основном в Европе, системой Всемирной организации здравоохранения.
Система делит клетки на три уровня (G1 — G2 — G3): высоко-, средне- и низкодифференцированные. Заключение формируется на основе наименьшей степени дифференцировки клеток. Метод Глисона основывается на оценке дифференцировки желез при низком увеличении микроскопа, при этом цитологическое исслеование не играет значительной роли.
Сравнение двух классификаций показывает их частичную несовместимость. Например, показатели Глисона от 2 до 4 относятся к высокодифференцированным опухолям, тогда как значения от 8 до 10 указывают на низкодифференцированные опухоли. Но показатели Глисона от 5 до 7 не могут быть сопоставлены со средней дифференцировкой. Исследования показали, что опухоли с показателем Глисона 7 проявляют значительно большую агрессивность по сравнению с опухолями, имеющими показатели 5 и 6. Некоторые опухоли с оценкой Глисона 5 и 6 могут оставаться под наблюдением, в то время как большинство врачей-урологов будут стремиться к лечению пациентов с показателем 7. Конечно, в отдельных случаях могут возникать неопределенности между градациями, однако отличия между 5 и 6 или до 4 не критичны, поскольку прогноз и подход к лечению для этих опухолей идентичны. Ошибки в градации опухолей чаще возникают при ограниченном количестве образцов.
Необходимо сравнение показателя Глисона поданным биопсии и результатам, полученным после радикальной простатэктомии, чтобы знать, насколько точна наша дооперационная диагностика. По данным Epstein I (1997) на материале 499 биопсий соответствие в пределах одной суммы по Глисону встречается от 74% до 94% случаев, (см. табл. 10).
Таблица 10. Связь показателя Глиссона согласно результатам биопсии и радикальной простатэктомии.
| Показатель Глиссона по данным биопсии | Показатель Глиссона по данным радикальной простатэктомии | |||
| 2-4 | 5-6 | 7 | 8-10 | |
| 2-4 | 0 | 5 | 1 | 0 |
| 5-6 | 3 | 225 | 125 | 4 |
| 7 | 0 | 16 | 91 | 13 |
| 8-10 | 0 | 0 | 3 | 13 |
По мнению автора, ошибки, возникающие при оценке опухоли на основании биопсии и радикальной простатэктомии, объясняются недостаточным качеством проб, неопределёнными случаями дифференциации опухоли и субъективным характером её анализа. Например, в 55% случаев биопсий, для которых была проведена градация в других медицинских учреждениях и установлен показатель Глисона 2-4, было выявлено либо прорастание в капсулу и семенные пузырьки, либо наличие метастазов в лимфатических узлах. Для повышения достоверности морфологических исследований автор предлагает ввести новый параметр — протяжённость рака при игловой биопсии, а также одновременно с гистологическими данными учитывать уровень ПСА.
Главная значимость любой классификации заключается в ее влиянии на терапию и предсказание развития заболеваний предстательной железы. Исследования, проведенные по методике Глисона на 2911 пациентах, продемонстрировали значительную связь между значением Глисона и прогнозом заболевания. «В нашем исследовании увеличение суммы Глисона при проведении радикальной простатэктомии связано с ухудшением всех прогностических показателей», указывает Epstein I. (1997).
Как указывает автор, сумма Глисона является также наиболее мощным фактором для предсказания прогрессирования после радикальной простатэктомии. Опухоли с показателем Глисона от 8 до 10 имеют мрачный прогноз. Если при этом выявляются региональные метастазы, то пропадает смысл в простатэктомии, хотя она технически выполнима. Все сказанное иллюстрируется таблицей 11. Как видно из таблицы, при показателе Глисона 8-10 в несколько раз ухудшаются все прогностические факторы.
Таблица 11. Связь между показателем Глисона и обнаруженной патологией после проведения радикальной простатэктомии.
| Обнаруженная патология | Показатель Глисона | |||
| 5 | 7 | 8-10 | ||
| Прорастание капсулы простаты | 16% | 24% | 62% | 85% |
| Раковые клетки у краев простаты | 20% | 29% | 48% | 59% |
| Средний объем опухолевого образования | 2.2 | 2.7 | 5.1 | 4.0 |
| Инвазия в семенные пузырьки | 1% | 4% | 17% | 48% |
| Метастазы в лимфатических узлах | 1% | 2% | 12% | 24% |
Глобальная система классификации рака простаты согласно TNM (1997 года).
Стадия Т1 , как отмечено в классификации, означает заболевание, случайно выявленное после трансуретральной резекции предстательной железы или определения уровней ПСА, которое не обнаруживается при пальпации и УЗИ. Несмотря на сказанное, эту стадию подразделяют на 3 варианта. Смысл заключается в том, что прогноз у каждого из них значительно различается. Так например, при стадии T1b медиана периода времени до прогрессирования составляет 4.75 года, а для стадии Т1а — 13.5 лет, т.е. у пожилых людей со стадией заболевания Т1а часто оправдана выжидательная тактика, в то время как при стадии T1b требуется агрессивная терапия, направленная на излечение заболевания.
Международная категоризация РПЖ согласно системе TNM
Опухоль Т1 — Обнаружена случайно (не прощупывается и не определяется с помощью УЗИ) Т1а — Высокодифференцированный рак, который был выявлен после трансуретральной резекции предстательной железы и занимает менее 5% резецированной ткани T1b — Любая опухоль, обнаруженная после трансуретральной резекции предстательной железы, отличающаяся более низкой степенью дифференцировки или занимающая более 5% резецированной ткани T1c — Непальпируемый рак предстательной железы, выявленный при биопсии под контролем трансректального УЗИ; показания для биопсии — увеличенный уровень ПСА
Рис. 2.Случайно выявленный рак предстательной железы — это опухоль,обнаруженная после трансуретральной резекции предстательной железы. Рак стадии Т1а — это небольшая высокодифференцированная опухоль, занимающая менее 5% резецированной ткани. Рак предстательной железы стадии Т1b — это более крупная опухоль, занимающая более 5% резекционной ткани и менее дифференцированная.
Т2 — Опухоль ограничена границами предстательной железы Т2а — Опухоль затрагивает одну долю Т2b — Опухоль затрагивает две доли Т3 — Опухоль прорастает за пределами капсулы предстательной железы Т3а — Экстракапсулярное распространение опухоли Т3b — Опухоль распространяется на семенные пузырьки Т4 — Опухоль прорастает в соседние органы
Рис.3. В соответствии с системой TNM выделяют четыре стадии местного распространения опухоли — от Т1 (случайное обнаружение) до Т4 (прорастание в соседние структуры).
N — Региональные лимфоузлы NX — Метастазы в региональных лимфоузлах не выявлены NO — Метастазов в региональных лимфоузлах нет N1 — Метастазы в регионарные лимфоузлы
М — Отдаленные метастазы MX — Отдаленные метастазы не определены М0 — Нет отдаленных метастазов М1 — Отдаленные метастазы М1а — Метастазы в лимфоузлы, неотносящиеся к регионарным М1b — Метастазы в кости М1с — Метастазы в другие органы (прямая кишка, семенные пузырьки)
Рак простаты 3 степени: критерии
T3N0M0(остальные параметры могут варьироваться):
- Рак простаты на 3 стадии выходит за пределы органа. Чаще всего опухоль затрагивает семенные пузырьки.
- При этом не наблюдается метастазов в близлежащие лимфоузлы и другие органы.
На 3 стадии рака предстательной железы характерно отсутствие метастазов. Однако опухоль уже не находится в пределах «территории» органа, что усложняет процесс лечения. Состояние пациентов с 3 стадией рака простаты является более серьезным, но всё же возможно вылечить значительное число больных.
Рак простаты 4 степени: критерии
T4,остальные показатели могут быть любыми.
При данной ситуации рак простаты четвертой стадии затрагивает не только семенные пузырьки, но и проникает в соседние органы.
N1, другие параметры могут варьироваться.
Рак аденомы простаты 4 степени дает метастазы в регионарные лимфоузлы малого таза.
M1, другие параметры могут варьироваться.
Рак предстательной железы 4 стадии сопровождается наличием удаленных метастазов и распространением на соседние органы. Это наиболее сложная ситуация, поэтому обычно используется термин «рак простаты в финальной стадии». Множественные метастазы становятся завершающим этапом болезни. При раке простаты 4 степени прогноз остается наименее оптимистичным: лишь у 20 % пациентов возможно выздоровление.
Зачастую пациенты, которые не проходили профилактические осмотры, впервые обращаются к врачу уже на стадии 4 рака предстательной железы, когда симптомы становятся отчетливыми. Пациентов тревожат трудности с мочеиспусканием, болевые ощущения, наличие крови в моче, а также общая слабость и истощение. При диагностировании рака простаты 4 степени лечение подбирается индивидуально, исходя из характеристик опухоли и наличия метастазов.
Современное оснащение и большой опыт персонала МГМСУ позволяют проводить наиболее точную диагностику и назначать эффективное лечение на различных стадиях рака предстательной железы.
