Объемное образование в печени с повышенным магнитно-резонансным сигналом по Т2 может указывать на наличие различных патологий, включая кисты, метастазы или некоторые доброкачественные опухоли. Повышенная сигнализация по Т2 обычно связана с высокой содержанием воды в тканях, что требует дальнейшей диагностики для уточнения природы образования.
Для более точного определения характера образования может понадобиться выполнение дополнительных исследований, таких как контрастное МРТ или биопсия. Консультация с врачом-специалистом поможет выбрать оптимальную тактику ведения пациента и обеспечить своевременное лечение, если это необходимо.
- Определение: Объемное образование в печени с повышенным МР-сигналом по Т2 является патологическим образованием, которое может указывать на различные заболевания.
- Причины возникновения: Возможно развитие образования из-за инфекций, опухолей, кистов или метастазов.
- Диагностика: МРТ используется для визуализации образования, его размера, формы и степени распространения.
- Характеристика Т2-сигнала: Повышенный МР-сигнал по Т2 часто указывает на наличие жидкот содержащих структур, таких как кисты или определенные виды опухолей.
- Дифференциальная диагностика: Включает рассмотрение новообразований, таких как гемангиомы, аденомы и злокачественные опухоли.
- Лечение: Выбор лечения зависит от типа образования и может варьироваться от наблюдения до хирургического вмешательства.
- Прогноз: Прогноз зависит от природы и стадии заболевания; ранняя диагностика и лечение улучшают исходы.
Обьемное образование в печени с повышенным мр сигналом по т2
В данной работе проведен анализ ключевых результатов исследования, сосредоточенного на распространенности метастатических очагов в печени, в зависимости от места первичной злокачественной опухоли. Исследуется частота возникновений вторичных поражений этого паренхиматозного органа.
Кроме того, автором осуществлен клинический анализ симптомов, возникающих в результате метастазов в печень. При этом были выделены как специфические, так и неспецифические проявления, которые могут сопровождать вторичные поражения печени.
Важно отметить, что вторичные опухоли в печени диагностируются намного чаще, чем первичные, такие как гепатоцеллюлярный рак или гепатобластома. Ранняя диагностика метастатических процессов в печени зачастую оказывается невозможной и может свидетельствовать о уже развившемся заболевании.
Вторичные опухоли печени могут оказаться случайной находкой, например, при ультразвуковом исследовании при диагностике других патологий. Цель данного исследования заключалась в выявлении распространенности вторичных опухолей печени в зависимости от расположения первичной злокачественной опухоли.
Для исследования были собраны клинические данные 110 пациентов с выявленными метастатическими опухолями в печени. С целью определения первичных новообразований, откуда произошли метастазы, проводились различные диагностические процедуры, включая ультразвуковое обследование органов брюшной полости, малого таза, мягких тканей и щитовидной железы, а также рентгенологические исследования полых органов, таких как желудок и кишечник. Обязательным этапом являлось использование современных диагностических методов, включая компьютерную и магнитно-резонансную томографию. При наличии показаний также проводилась эндоскопия пищевода, желудка и толстой кишки. Исследования показали, что в одном из трех случаев раком толстой кишки объяснялись метастатические поражения печени.
286 КБ
метастатическое поражение печени
первичные источники злокачественных новообразований
1. Александров В.Б., Сухов Б.С., Александров К.Р., Разбирин В.Н., Сологубов В.В., Власова Н.П., Гаджиев Г.И., Виноградов Ю.А., Корнев Л.В. Хирургические подходы к лечению метастазов колоректального рака в печени: материалы V Всероссийской онкологической конференции / Московский городской центр колопроктологии, кафедра колопроктологии ММСУ, ГКБ № 24, Москва 2000 год. [Электронный ресурс]. URL: https://www.rosoncoweb.ru/library/congress/ru/05/40.php (дата обращения: 16.11.2022).
2. Трандофилов М.М., Жевелюк А.Г., Рудакова М.Н., Рябов К.Ю., Попов А.Ю., Ситников А.В., Прохоров А.И., Костырев А.В., Сизова А.Н. Исследование результатов терапии пациентов с колоректальным раком и метастатическими поражениями печени: материалы ХХI Российского онкологического конгресса. 2017. Спецвыпуск.
Т. 7 (3). С. 144.
3. Праздников Э.Н., Жевелюк А.Г., Трандофилов М.М., Рудакова М.Н., Рябов К.Ю., Попов А.Ю., Ситников А.В., Прохоров А.В., Костырев С.В., Зинатулин Д.Р., Сизова А.Н., Светашов В.С., Крючко П.В. Местные методики деструкции в хирургической терапии первичных и метастатических опухолей печени: материалы Всероссийского симпозиума по современным хирургическим технологиям в области опухолей гепатопанкреатобилиарной зоны. 2017. С. 9.
4. Черкасов М.Ф., Грошилин В.С., Помазков А.А., Дмитриев А.В. Хирургические и комплексные подходы к лечению метастазов при колоректальном раке // Фундаментальные исследования. 2015. № 1 (Ч. 7). С. 1491–1499.
5. Долгушин Б.И. Радиочастотная термоабляция опухолей печени / Под ред. М.И. Давыдова. М.: Практическая медицина, 2007.
С. 192.
6. Бондарь Г.В. Перспективы электротермической резекции печени при метастазах колоректального рака // Клиническая онкология. 2011. Т. 4. № 4. С. 26–28.
7. Grundmann R.T. Diagnosis and treatment of colorectal liver metastases – worklow. Zentralblatt fur Chirurgie. 2008. Vol.
133. С. 267–284.
8. Патютко Ю.И., Котельников А.Г., Мамонтов К.Г., Подлужный Д.В., Пономаренко А.А. Полуобъемная печеночная резекция при резектабельных метастазах в печени от колоректального рака с неблагоприятным прогнозом. Вопросы онкологии. 2015. Т. 61 (3).
9. Lubezky N., Winograd E., Papoulas M., Lahat G., Shacham-Shmueli E., Geva R., Nakache R., Klausner J., Ben-Haim M. Perioperative complications after neoadjuvant chemotherapy with and without bevacizumab for colorectal liver metastases. Journal Gastrointestinal Surgery. 2013. Vol. 17 (3).
С. 527–32. DOI: 10.1007/s11605-012-2108-y.
10. Дедe К., Лaнг И., Пёрнeци Б., Мeстер Г., Фекeте А., Кёсгeи Г., Мeрсич Т., Бeсзняк И., Бурсиc А. Предоперационная химиотерапия при хирургическом лечении метастазов в печени при колоректальном раке. Magyar sebészet. 2013. Т. 66 (6).
P. 325–330. DOI: 10.1556/MaSeb.66.2013.6.4.
11. Чунь Y.J., Ким S.G., Ли K.W., Чо S.H., Ким T.W., Бэек J.Y., Пак Y.S., Хонг S., Чу C.W., Бом S.H., Чжун M., Шин S.J., Аhn J.B. Рандомизированное исследование второй фазы по сравнению периоперационной химиотерапии с Бевацизумабом и постоперационной химиотерапии с Бевацизумабом у пациентов с резектабельными метастазами печени при колоректальном раке. Клинический колоректальный рак. 2020. Т. 19 (3).
С. e140-e150. DOI: 10.1016/j.clcc.2020.03.004.
12. Donati M., Stavrou G.A., Stang A., Basile F., Oldhafer K.J. ‘Liver-first’ approach for metastatic colorectal cancer. Future Oncology. 2015. Vol. 11 (8). P. 1233–1243.
DOI: 10.2217/fon.14.316.
Согласно многочисленным данным из литературы и клинической практики, метастатический рак печени является относительно распространенной патологией в области медицины, особенно в онкологии. В то же время первичные опухоли печени фиксируются значительно реже по сравнению с вторичными злокачественными образованиями в печени.
Согласно данным врачей, вторичный рак печени обнаруживается примерно у одной трети пациентов с онкологическими заболеваниями. Эта проблема может возникать при злокачественных образованиях желудка, толстой кишки и легких, причем почти у половины больных. В несколько меньшей степени вторичные метастазы в печени фиксируются при такой распространенной опухоли у женщин, как рак груди. Многие специалисты отмечают, что на ранних стадиях выявить вторичное или метастатическое поражение печени крайне сложно, что может быть связано с незаметным течением болезни. Часто первичная опухоль также проявляется без симптомов, что дополнительно усложняет диагностику [1].
Печень является распространенным местом метастазирования различных опухолей. Во многих случаях резекция печени при метастатическом раке дает единственный шанс на излечение и может быть выполнена со смертностью менее 5 % и приемлемой заболеваемостью.
В многочисленных серьезных исследованиях указано, что пятилетняя выживаемость после операции по удалению печени при метастазах колоректального рака колеблется от 25 % до 37 % [2]. Сведения о резекции печени при других формах метастатических опухолей менее однозначны. Тем не менее, удаление отдельных образований, таких как нейроэндокринные и почечно-клеточные опухоли, может привести к длительному облегчению и/или полному выздоровлению.
Некоторые важные прогностические факторы, применяемые для выбора пациентов на резекцию при метастатической патологии, не изучены полностью, отсутствуют четкие рекомендации по визуализации и наблюдению после вмешательства. Врачи активно обсуждают эффективность адъювантной региональной и системной химиотерапии для резектабельного метастатического заболевания. Методы удаления неоперабельных метастатических опухолей могут стать полезными дополнениями к современным подходам к лечению [3].
Длительное время считалось, что радикально оперировать метастазы в печени нельзя, так как это не влияет на прогноз основной опухоли. Однако сейчас повсеместно во всем мире подходы к метастазам изменились в сторону более активного или агрессивного подхода. И это также коснулось вторичных поражений печени.
Известно, что метастазы в печени чаще возникают после развития злокачественных образований в брюшной полости или внутренних органах, таких как желудок, толстая кишка или матка с придатками. Это связано с единством кровеносной системы, которая функционирует в этих областях, где центральную роль играет система портальной вены. Однако даже при опухолях в тех органах, которые не имеют связи с воротной веной, метастазы в печень могут появляться; примером этого служит метастаз рака молочной железы [4].
Существуют злокачественные опухоли, которые реже метастазируют в печень. К таким опухолям относятся рак мочевого пузыря, рак глотки, рак полости рта и рак кожи. В некоторых случаях вторичные новообразования печени при ультразвуковом исследовании сложно отличить от первичного гепатоцеллюлярного рака печени.
В большинстве случаев первыми симптомами вторичного поражения печени являются признаки накопления свободной асцитической жидкости в брюшной полости. И, к сожалению, это считается уже запущенным опухолевым процессом. Описаны многочисленные случаи смертельных исходов, связанных именно с осложнением асцита, перитонитом.
В современной клинической практике онкологии и гепатологии активно используются различные методы диагностики заболеваний печени, включая радиологические исследования. Эти методы обеспечивают более точное обследование, позволяя корректно определить локализацию, размеры и объем новообразований в печени.
Для полного удаления метастатических образований в печени требуется хирургическая процедура – резекция с сохранением здоровых тканей. Эта операция считается основным, или «золотым», стандартом лечения вторичных поражений печени. По данным хирургов-онкологов, данное лечение доступно лишь чуть более чем трети пациентов с метастазами в печени [5].
Пациенты с метастазами в печени имеют низкую выживаемость без хирургического вмешательства, даже в течение первых 2–6 месяцев наблюдения. Однако, с применением радикальной резекции, они могут рассчитывать на значительное увеличения срока жизни – до 11–21 месяца. Существуют данные о том, что после выполнения такой радикальной операции, на которой осуществляется удаление метастазов, пятилетняя выживаемость может составлять 30–35 % [6].
Для правильного установления диагноза необходимо в первую очередь руководствоваться анамнезом болезни. Если в анамнезе имеется основная болезнь в виде онкологии, то в этом случае установить характер вторичного поражения печени обычно легче. Если же в анамнезе рака нет, то подход к диагностике должен быть иным.
Тем не менее, если у пациента есть подозрение на опухолевые изменения в печени, ему назначают ультразвуковое исследование, а при возможности – компьютерную и магнитно-резонансную томографию, если доступен соответствующий диагностический центр. Поскольку вторичные опухоли печени часто возникают при колоректальном раке, пациенты проходят такие исследования, как рентген кишечника, ректороманоскопию и колоноскопию. К сожалению, для пожилых людей процедура колоноскопии может быть довольно сложной. Если патологии в толстом кишечнике исключены, пациентам могут назначить обследования для выявления проблем в верхних отделах желудочно-кишечного тракта, таких как желудок и пищевод. Важно помнить, что вторичные опухоли возможны не только в печени, но и в других органах, например, в легких, головном мозге, позвоночнике и других частях тела [7].
Существуют исследования Y.I. Patyutko и коллег, посвященные лечению метастазов в печени, которые на основании значительного клинического материала продемонстрировали результаты терапии резектабельных метастатических опухолей печени, с первичным источником в области толстой кишки. В общей сложности было проанализировано 437 пациентов, у которых метастазы в печень возникли в результате рака толстой и прямой кишки.
У некоторых пациентов имелись множественные метастазы, у некоторых одиночные или билобарные, а у части больных они были внепеченочными. Большинству пациентов было проведено комбинированное лечение (около 80 %). Данная терапия заключалась в послеоперационной химиотерапии, перисистемной лекарственной терапии или регионарной химиотерапии.
В рамках данного исследования все операции по резекции печени были масштабными, поскольку было выявлено множество метастазов. Также стоит отметить, что уровень осложнений оказался достаточно высоким и составил около 60 %. Смертельные исходы зарегистрированы в 4 % случаев. В качестве таргетной терапии некоторым пациентам назначали бевацизумаб. Комбинированный подход, включающий неоадъювантную химиотерапию, резекцию печени и удаление метастатических образований, способствовал достижению 26 % выживаемости на протяжении пяти лет. Эти результаты были статистически значимо выше по сравнению с группой, получавшей только медикаментозное лечение, где наблюдалась выживаемость на уровне 17 %. Авторы сделали вывод, что применение комбинированного подхода с радикальным хирургическим вмешательством является целесообразным и рекомендовано при вторичных опухолях печени, вызванных колоректальным раком [8].
Исследования, проведенные N. Lubezky и соавторами в 2013 году, K. Dede и коллегами в 2013 году, а также Y.J. Chun и др. в 2020 году, подтверждают значимость предоперационной химиотерапии у пациентов с метастатическими образованиями. Эти работы анализируют эффективность не только традиционной химиотерапии в режиме неоадьюванта или адьюванта, но и таргетной терапии, такой как лечение бевацизумабом [9–11].
Так называемый подход «сначала печень» был впервые предложен в 2006 г. для обеспечения резектабельности пациентов с колоректальным раком IV стадии и завершения терапевтического плана. С тех пор некоторые группы использовали этот новый революционный подход, сообщая о многообещающих результатах. Для пациентов с метастазами были предложены другие альтернативные стратегии.
Исследователи провели анализ существующей литературы, оценивая положительные и отрицательные стороны каждой из предложенных стратегий для лечения запущенных форм опухолей. Терапевтические подходы рассматриваются с учетом онкологических проблем и существующих данных. Также обсуждаются возникшие трудности, актуальные вопросы и будущие направления исследований.
Хотя стратегия «сначала печень» выглядит многообещающей, стандартизировать идеальную схему диагностики и лечения метастатического колоректального рака пока сложно. Основной проблемой является высокая неоднородность данной группы пациентов. Философия «индивидуального подхода» необходима для адаптации выбора терапевтических методов в условиях многопрофильного взаимодействия [12].
Основной целью данного исследования было изучение возможностей диагностики метастатических поражений печени и их клинических проявлений.
Материалы и методы исследования
В Южном регионе Кыргызстана, в Ошском межобластном центре онкологии, был проведен анализ 110 медицинских карт пациентов, страдающих от метастазов в печени. Все участники находились на стационарном лечении в паллиативном отделении и проходили различные виды терапии, включая химиотерапию и симптоматическое лечение. Диагноз вторичного поражения печени преимущественно устанавливался с применением неинвазивных методов, таких как УЗИ, КТ и МРТ. В зависимости от расположения первичной опухоли выполнялись дополнительные исследования, такие как анализ молочных желез, рентгенография грудной клетки и живота, а также гастроскопия, колоноскопия и ректороманоскопия. Научный анализ охватывает период с 2017 по 2021 год.
Результаты исследования и их обсуждение
Желудочно-кишечные опухоли являются основными источников метастазов в печень. Затем опухоли молочных желез, легких и поджелудочной железы. Симптомы метастатического поражения печени в основном неспецифичные, которые могут наблюдаться при других заболеваниях, в том числе неонкологических.
Несоответствующие симптомы при метастазах в печени проявляются в виде потери веса или похудания за определенный период, например, в течение 3-6 месяцев. У некоторых пациентов на начальном этапе могут ощущаться неприятные ощущения в животе или в правом подреберье. Стоит отметить, что эти начальные проявления могут также указывать на развитие первичной опухоли в печени.
В отдельных случаях первыми симптомами метастазов в печени становятся диспепсические проявления (такие как тошнота или рвота) и метеоризм (12 %). Среди других жалоб отметили усиленное потоотделение (15 %) и повышение температуры тела (8 %). В большинстве случаев диагноз устанавливался с помощью ультразвукового исследования. При неясной клинической картине в диагностический процесс включались компьютерная томография или магнитно-резонансная томография.
Магнитно-резонансная томография была выполнена у 67 больных с вторичными поражениями печени. Данный метод показал высокую точность локализации и взаиморасположения метастазов. Эти корректные данные были необходимы хирургам-онкологам для изучения возможности проведения планируемых резекций органа.
При осмотре пациента врачи отмечали увеличение печени. Пораженный орган, как правило, имел плотные и неровные края. В некоторых случаях при пальпации органа отмечалась болезненность. Также при запущенной форме заболевания были зафиксированы значительные, а порой и огромные размеры печени (33 %). Узелки легко прощупывались.
Аускультативно можно было выявить специфические симптомы, такие как шум трения плевры и болезненные ощущения при глубоких вдохах или выдохах (в 21 % случаев).
Для метастатического поражения печени характерен шум при аускультации над печенью, однако боли, аналогичные плевриту с шумом трения, встречались нечасто (21 %). Селезенка, как правило, не увеличивалась, особенно на ранних этапах. Однако на более поздних сроках спленомегалия наблюдалась чаще. В 34 % случаев у пациентов был диагностирован асцит, как при пальпации, так и по результатам УЗИ.
У большинства больных с метастазами в печени определялась желтушность кожи (в 55 % случаев). Желтуха обычно проявлялась в случаях, когда наблюдались явления обструкции желчного протока опухолью.
На последних стадиях желтуха значительно усиливается, что может стать признаком близкой смерти. Еще одним знаком imminent demise была печеночная энцефалопатия, при которой смерть могла наступить в течение нескольких дней.
В ходе лабораторного анализа крови, в частности печеночных тестов, были обнаружены повышенные уровни щелочной фосфатазы, гамма-глутамилтранспептидазы и в некоторых случаях лактатдегидрогеназы. Большинство пациентов с метастазами в печени также продемонстрировали высокий уровень аминотрансфераз.
Гистологическое подтверждение метастазов в печени обычно мы не проводили, так как информация была подтверждена другими методами визуализации.
Распределение пациентов по возрастным категориям выглядело следующим образом. В младшей категории, лиц до 30 лет, оказались всего двое пациентов. В промежутке от 30 до 39 лет наблюдалось 9 больных. В возрастной группе 40–49 лет было 10 человек. В группе от 50 до 59 лет количество пациентов увеличилось до 20.
Наибольшее количество пациентов с вторичными поражениями печени было зафиксировано в категории 60–69 лет – 40 человек, что составляет почти 40 %. В самой старшей возрастной группе также зарегистрировано значительное количество случаев болезни (29 случаев) (табл. 1).
У лиц женского пола метастатические поражения печени наблюдались в 52 случаях, из них в молодом возрасте, 0–29 лет, больных с вторичными поражениями печени было всего 2. В относительно молодом возрасте, 30–39 лет, было зарегистрировано также 2 случая. В относительно средней возрастной группе, 40–49 лет, было выявлено 8 пациенток. Несколько больше пациенток было в следующей возрастной группе, 50–59 лет. В этой подгруппе было выявлено десять пациенток с вторичным поражением печени.
Возрастное распределение пациентов с метастатическими опухолями печени
Как врач рентгенолог определяет доброкачественное или злокачественное образование печени?
Доброкачественные образования обычно обладают правильной формой, имеют четкие и ровные контуры, а также однородную структуру. В отличие от них, злокачественные опухоли отличаются неровными и нечеткими краями, большими размерами, а также могут содержать кисты и кровоизлияния. Существенное значение имеет способ накопления контрастного вещества образованием в разные временные периоды после его введения внутривенно.
При проведении МСКТ внимание в первую очередь уделяется плотности образования, которую можно измерить на изображении в единицах Хаунсфилда. Этот принцип основан на том, что ткани организма по-разному преломляют рентгеновские лучи в зависимости от своей плотности.
На МРТ врач оценивает импульсные последовательности Т1, Т2, на которых видны контуры, размеры и структура образования, последовательность DWI показывает клеточную плотность образования, последовательность STIR показывает наличие жира в образовании.
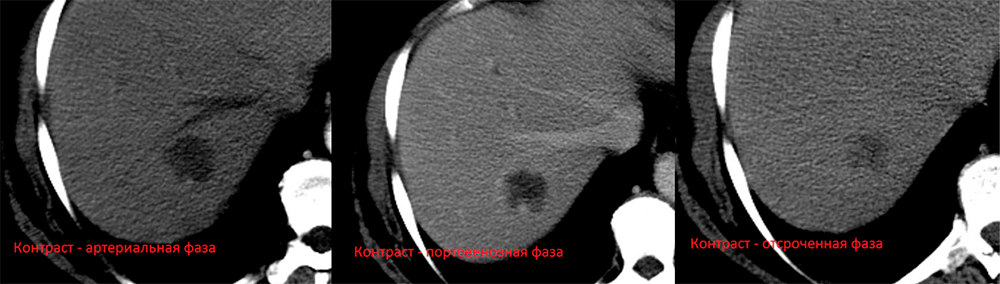
В этой статье рассмотрим, как на фотографиях можно отличить кисту от гемангиомы, которые являются наиболее распространенными доброкачественными опухолями печени.
МСКТ печени

Случай предоставлен доктором Хани Макки Альсаламом, Radiopaedia.org, rID: 10052
На МСКТ гемангиома показывает низкие значения плотности, а киста плотность воды. После введения контрастного вещества отмечается его постепенное накопление от периферии к центру в гемангиоме, тогда как киста не накапливает контраст.
Пожалуйста, оценивайте ответы медиков и помогайте нам в их совершенствовании, задавая дополнительные вопросы по обсуждаемой теме. Не забывайте выражать благодарность врачам.

Юлия Владимировна Перепада, врач-онколог, 13 октября 2018 года, 20:10
Добрый день. Судя по результатам обследований это опухоль, ее размеры увеличиваются, появился новый очаг. Скорее всего опухоль злокачественная. Вам нужно обратиться к онкологу.
Мария 31 марта 2019 года, 06:49 Исходя из данных МРТ, есть ли на печени и почках опухоли злокачественного характера?

➥ Перепада Юлия Владимировна, онколог, 31 марта 2019 года, 21:10Здравствуйте. Согласно результатам МРТ, образования являются доброкачественными.Лариса, 65 лет, Москва, добрый 6 марта 2019 года, 20:23
Уважаемые специалисты, просьба помочь разобраться с результатами МРТ брюшной полости. Печень не увеличена в размерах, форма кранио-каудальная, размеры печени до 150 мм. В участке S5 паренхимы печени выявлено образование с неоднородной структурой, нечеткими неровными контурами и умеренными признаками ограничения диффузии размером 9х14 мм. Что это может значить?
Спасибо!

Юлия Владимировна Перепада, онколог 2019-03-09 21:43Здравствуйте. Пожалуйста, добавьте полный протокол МРТ. С какой целью Вам назначили это обследование?
Что делать, если у меня похожий, но другой вопрос?
Разновидности первичного рака печени
Существует множество способов классификации первичного рака печени. Обнаруживаются различные виды опухолей, отличающиеся по своему развитию и предсказаниям. Специалисты выделяют несколько характерных типов первичного рака печени (опухоль формируется из клеток данного органа).
Гепатоцеллюлярный рак – это наиболее часто возникающая опухоль (карцинома) в области печени. Как понятно из названия, эти опухоли формируются в гепатоцитах, образующих основу печеночной ткани. Течение гепатоцеллюлярного рака возможно в двух клинических формах – диффузная (когда поражается обширная часть печени) или узловая (образуется один очаг – узел или несколько участков).
Существует более оптимистичный вариант данного вида рака – фиброламеллярная карцинома, которая предоставляет возможности для более интенсивного лечения.
Холангиокарцинома представляет собой злокачественную опухоль, возникающую в области желчных протоков.
Холангиогепатома – это смешанный вариант опухоли, при которой раковые клетки зарождаются как в области гепатоцитов, так и в области эпителиальных клеток в желчных протоках.
Существует ряд опухолей, таких как ангиосаркомы и мезодермальные образования – это патологические новообразования, развивающиеся из лимфатических капилляров, кровеносных сосудов или клеток соединительных тканей.
У детей может развиваться гепатобластома, а Выделяется цистаденокарцинома, которая появляется в результате трансформации доброкачественной опухоли.
Стадии рака печени
Клиническая классификация основывается на системе TNM, которая является результатом изучения патологических характеристик новообразования. Прогноз заболевания раком печени зависит от его стадии. Каждый элемент классификации демонстрирует наличие или отсутствие определённых изменений.
- T — обозначает развитие и распространение опухолевого процесса, количество опухолевых узлов, размеры наибольшего из них и прорастание опухоли в соседние ткани.
- N — указывает на наличие метастазов в ближайших (регионарных) или удалённых лимфатических узлах;
- М — свидетельствует о распространении метастазов рака печени в другие органы.
Помимо этих критериев на течение болезни, особенности ее лечения и прогноз рака печени влияют наличие фиброза и степень дифференцирования опухолевых клеток. Чем ниже степень дифференцировки, тем сильнее раковые клетки отличаются от здоровых и тем агрессивнее рак. Эти показатели крайне негативно влияют на выживаемость вне зависимости от стадии по ТNM.
Одним из способов классификации служат показатели крови при раке печени. Эти показатели помогают определить, насколько активно функционирует печень, а также степень выраженности цирроза. Оценка производится на основе уровней общего билирубина, сывороточного креатинина и параметров свертываемости крови.
Объёмное образование в печени КТ
Мы внимательно контролируем стандарты наших описаний, а наши медицинские специалисты проходят четыре этапа проверки перед началом своей деятельности. Ваша ситуация будет рассмотрена экспертом в соответствующей области.
Закажите расшифровку снимков
От 1500 ₽
Заключение/Второе мнение: На КТ наблюдается единственное крупное кистозно-солидное образование в 8 сегменте правой доли печени, представляющее собой округлую массу с неравномерным утолщением внутренней стенки, накапливающей контрастный препарат, без перифокального отёка (это образование может быть как первичным новообразованием печени, так и метастатическим, требуется сопоставить изображение с клиническими данными – исключить абсцесс по общим признакам). Перинефральное пространство не отёчно, чашечно-лоханочная система не расширена, признаков крупных конкрементов не наблюдается.
На уровне визуализации мочеточники не имеют расширений. Регионарная лимфоаденопатия не обнаружена, также отсутствует свободная жидкость в забрюшинном пространстве. Рекомендации: целесообразно обратиться к онкологу, вероятно, стоит рассмотреть и пункционную биопсию. Для исключения возможности метастатического характера данного образования в первую очередь рекомендуется провести исследования толстого кишечника и желудка (колоноскопию и гастроскопию), а также молочных желез (маммографию).
Основные изображения:
Подробнее: Печень размерами (максимальный вертикальный размер правой доли по СКЛ — 17,3см, левой доли 7,9см, при средней норме правой доли по СКЛ до 15,5см), структура паренхимы не однородная. В 8 сегменте правой доли печени имеется единичное крупное кистозно-солидное объёмное образование, представленное округлой массой с наличием неравномерного утолщения на внутренней стенке, накапливающего контрастный препарат, без перифокального отёка, размерами 4,7х4,4х4,9см.
Внутрипечёночные желчные протоки не имеют признаков расширения. Ворота печени четко дифференцированы. Диаметр портальной вены составляет 1,4 см, что соответствует норме (до 1,5 см). Желчный пузырь имеет обычное положение, спавший, его размеры 6,6х2,8 см. Стенка не утолщена. Внутриполостных образований не обнаружено.
Диаметр холедоха составляет 0,5 см (норма — не более 0,8 см при наличии желчного пузыря). Селезенка находится в типичном положении, паренхиматозная структура органа однородная, размеры составляют 11,1х5,2 см. Поджелудочная железа по поперечным размерам: головка 3,5 см, тело 2,6 см, хвост 2,3 см, имеет дольчатую форму, без явных очаговых изменений. Проток поджелудочной железы не расширен и составляет до 0,2 см в диаметре.
В брюшной полости не обнаружено свободной жидкости. Признаков увеличения лимфоузлов также не зафиксировано. Надпочечники имеют обычное положение. Их форма и структура не демонстрируют патологических изменений. Размеры надпочечников составляют: толщина ножки правого – 0,3 см, левого – 0,3 см. Толщина ножек равномерная. Узловых образований не обнаружено. Почки находятся в нормальном расположении.
Ротации почек не отмечается. Верхний полюс правой почки в положении лежа на спине, расположен на уровне межпозвонкового диска L 1-2. Верхний полюс левой почки в положении лежа на спине, расположен на уровне межпозвонкового диска L 1-2. Контуры почек четкие, ровные. Размеры: правая — 10,8х4,9см, левая — 10,2х5,4см. Кортико-медуллярная дифференцировка не нарушена.
Почечные синусы в норме, без расширений. На обеих сторонах чашечно-лоханочная система также не демонстрирует признаков расширения. Почечные ножки четко различимы и не увеличены. Уровень мочеточников в области визуализации тоже не показывает расширения. Почечная фасция, включая переднюю почечную фасцию Герота и заднюю почечную фасцию Цукеркандла, не имеет утолщений.
Периренальное пространство остаётся без изменений. В забрюшинном пространстве свободной жидкости не обнаружено. Также нет признаков увеличения забрюшинных лимфоузлов. Костно-деструктивные изменения отсутствуют. Дополнительные материалы раздела «Расшифровка КТ брюшной полости»
Онлайн-консультация, Расшифровка снимков, Второе мнение — информационные, а не медицинские услуги. Для постановки диагноза и назначения плана лечения следует записаться на очный прием к специалисту
Злокачественные опухоли
При выполнении лапароскопического обследования брюшной полости осуществляется забор биопсии, которая затем направляется на гистологическое исследование. Также лапароскопия позволяет визуально оценить состояние соседних органов, что важно для оценки степени распространения злокачественного заболевания.

Определить морфологическую структуру опухоли возможно исключительно через гистологическое исследование.
Не всегда удается использовать пункционную методику под контролем УЗИ, так как материал может быть собран из непораженной части органа. В большинстве случаев патология диагностируется на поздней стадии, когда опухоль считается неоперабельной и наблюдается метастазирование.
Ультразвуковое исследование не всегда способно выявить злокачественные образования, так как они могут иметь такую же эхогенность, как и здоровые ткани печени. Для более точного определения местоположения опухоли, её размеров, плотности и взаимодействия с окружающими тканями необходимы компьютерная и магнитно-резонансная томографии.
Использование эластографии и эластометрии значительно повышает информативность ультразвукового исследования. Ключевым моментом диагностики является также анализ кровотока в опухоли.
Злокачественное новообразование может быть как первичным, так и вторичным. Первичное значит, что злокачественная трансформация клеток возникает непосредственно в печени. Вторичное поражение связано с метастазами из основной опухоли, находящейся в другом органе. Чаще всего печень оказывается пораженной метастазами.
Среди видов рака стоит выделить:
- гепатоцеллюлярная карцинома, отличающаяся высокой скоростью прогрессирования и значительной летальностью. Мужчины старше 50 лет находятся в группе повышенного риска;
- ангиосаркома, также характеризующаяся высоким уровнем агрессивности;
- гепатобластома – проявляется узловыми образованиями без капсулы желтоватого цвета. Данная патология выявляется у новорожденных.
Симптоматика злокачественного процесса включает в себя:
- значительное общее недомогание;
- желтушный синдром (пожелтение кожи и слизистых, потемнение мочи и изменение цвета каловых масс);
- резкое снижение веса;
- боль в правом боку;
- диспепсические симптомы (тошнота, рвота и метеоризм);
- потерю аппетита.
При ощупывании железы обнаруживается жесткое, неровное и болезненное образование. Подход к лечению определяется стадией онкологического процесса и структурой опухоли. Если образование классифицируется как подлежащее операции, его удаляют.

Лечение новообразований в печени составляется с учетом:
- тип болезни;
- степень развития патологического процесса;
- состояние функциональной активности железы;
- общий статус пациента (наличие аллергий и сопутствующих заболеваний);
- вероятность возникновения осложнений (особенно если образование затрагивает крупные сосудистые структуры, кишечник и диафрагму).
Характерной чертой злокачественного процесса является быстрый рост опухоли, возможность метастазирования, прорастание в близлежащие органы, подавление функций органа и, как правило, неблагоприятный исход, связанный с поздним выявлением и агрессивной природой опухоли.
Диффузное поражение
При проведении ультразвукового исследования, если выявлены диффузные изменения в ткани, следует предположить наличие гепатоза или цирроза. В зависимости от причинного фактора, гепатоз может быть:
- липидным, при котором в гепатоцитах происходит накопление жиров. УЗИ показывает усиление сигнала по всей длине печени и ее уплотнение. Выделяется три стадии прогрессирования жирового гепатоза. На первой стадии наблюдается превышение уровня жировых включений в органе, находящегося на границе нормы. На второй стадии выявляется стеатогепатит, где ткань охвачена диффузными изменениями. Третья стадия характеризуется наличием фиброзных изменений вокруг сосудов, при этом печень становится уплотненной;
- алкогольного происхождения;
- гепатоз беременных;
- неалкогольного типа;
- гепатоз при наличии диабета.
Цирротические изменения подразумевают замещение нормальной ткани железы на соединительную. При ультразвуковой диагностике выявляется уплотнение ткани. При отсутствии терапии повышается риск озлокачествления печени.
Ультразвуковое обследование – это надежный и безопасный метод диагностики, который активно применяется для профилактических проверок, оценки прогрессирования заболеваний и анализа изменений во время лечения. УЗИ рекомендуется как детям, так и беременным женщинам, что подчеркивает его безопасность.
В случае выявления подозрительного образования в печени во время ультразвукового исследования, настоятельно рекомендуется провести дополнительные тесты для определения его характера и происхождения. Это позволит выявить заболевание на ранней стадии, своевременно начать лечение и избежать серьезных последствий.



