Обструкция выносящего тракта левого желудочка — это заболевание, при котором происходит сужение или препятствие в области, через которую кровь покидает левый желудочек сердца. Это состояние может быть вызвано различными факторами, включая врожденные аномалии, гипертрофическую кардиомиопатию или другие заболевания сердечно-сосудистой системы.
Обструкция может приводить к нарушениям кровообращения, повышению давления в левом желудочке и ухудшению функции сердца. Симптомы могут включать одышку, усталость, боли в груди и обмороки. Диагностика и лечение данного состояния требуют комплексного подхода и часто включает медикаментозную терапию, а в ряде случаев может потребоваться хирургическое вмешательство.
Обструкция выносящего тракта левого желудочка: определение и лечение
Обструкция выносящего тракта левого желудочка – это угрожающее состоянием, при котором частично или полностью затрудняется функционирование левого желудочка сердца. Это ведет к проблемам с оттоком крови, что, в свою очередь, вызывает увеличение давления в левом предсердии и легочных венах. Кровоток замедляется, а объем крови, который сердце может выбрасывать, снижается, что может приводить к сердечной недостаточности и прочим серьезным патологическим состояниям.
Данная проблема часто является врожденным пороком сердца и обычно становится заметной в детском возрасте. Тем не менее, она может быть выявлена и у взрослых, особенно в случаях неудачного хирургического лечения или если терапия проходила с отклонениями.
Лечение данного состояния требует комплексного подхода. Хирургическая коррекция является одним из главных методов, обычно включающая такие процедуры, как баллонная ангиопластика и пластика выносящего тракта. Кроме того, могут быть назначены медикаменты, помогающие улучшить кровообращение и снизить давление в сердце.
Характеристика обструкции выносящего тракта левого желудочка
Среди ключевых симптомов обструкции выносящего тракта левого желудочка можно выделить ощущение тяжести или сжатия в области груди, нарушение дыхания, быструю утомляемость и учащенное сердцебиение. У некоторых людей могут наблюдаться головокружение, боли в голове и случаи потери сознания.
Для выявления обструкции выносящего тракта левого желудочка применяются различные методы диагностики, включая эхокардиографию (ультразвук сердца), компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ).
Выбор метода лечения обструкции зависит от ее причин, степени выраженности, присутствия симптомов и общего состояния пациента. К способам лечения относятся консервативная терапия с применением медикаментов, хирургическое вмешательство и установка протезов выносящего тракта левого желудочка.
Важно незамедлительно обратиться к врачу при наличии подозрений на данное состояние, так как оно может быть грозным для жизни и требует специализированной помощи. Ранняя диагностика и терапия способны значительно улучшить прогноз и повысить качество жизни пациентов.
Сцинтиграфия миокарда и позитронно-эмиссионная томография
При гипертрофической кардиомиопатии сцинтиграфия миокарда имеет свои особенности, однако ее роль в диагностике ишемии остается значимой. Длительные аномалии накопления указывают на наличие рубцовых изменений после инфаркта, что обычно сопровождается ухудшением работы левого желудочка и снижением физической активности. Обратимые аномалии накопления сигнализируют о наличии ишемии, вызванной снижением коронарного резерва с нормальными артериями или коронарным атеросклерозом. Эти дефекты часто не имеют внешних проявлений, но, по-видимому, они увеличивают риск внезапной смерти, особенно у молодежи с гипертрофической кардиомиопатией. Изотопная вентрикулография может показать замедленное наполнение левого желудочка и увеличение времени изоволюмического расслабления.
Позитронно-эмиссионная томография обладает большей чувствительностью и позволяет исключить помехи, связанные с угасанием сигнала. ПЭТ с фтордезоксиглюкозой подтверждает наличие субэндокардиальной ишемии, связанной со снижением коронарного резерва.
Современные методы лечения ГКМП
В современных условиях лечебная стратегия формируется в зависимости от классификации пациентов по вариантам течения заболевания и прогноза.
Все лица с гипертрофической кардиомиопатией, включая тех, у кого имеются патологические мутации без явных признаков заболевания и тех, кто не имеет симптомов, должны находиться под динамическим наблюдением, которое позволяет оценивать степень и характер морфологических и гемодинамических нарушений. Особенно важно выявление факторов, указывающих на высокий риск неблагоприятного прогноза и внезапной смерти (например, скрытых аритмий, имеющих значительное прогностическое значение).
Общие рекомендации
Не допускается серьезных физических нагрузок и занятий спортом, что может усугубить гипертрофию миокарда, увеличить градиент давления и повысить риск внезапной смерти.
Медикаментозная терапия
На сегодняшний день вопрос о необходимости активной медикаментозной терапии у пациентов с бессимптомной или малосимптомной формами ГКМП и низким риском внезапной смерти до конца не решен. Противники активного вмешательства указывают на то, что при хорошем течении заболевания продолжительность жизни и уровень смертности не отличаются от общих показателей. Некоторые исследователи отмечают, что применение β-адреноблокаторов и антагонистов кальция (верапамил) в этой группе может стабилизировать гемодинамические нарушения и улучшить клиническую симптоматику. Однако никто не оспаривает, что наблюдательная тактика при бессимптомном или малосимптомном течении ГКМП возможно только при отсутствии признаков внутрижелудочковой обструкции, обмороков и серьезных аритмий, а В случаях с наследственными предрасположенностями и семейными случаями внезапной смерти.
Следует признать, что терапия ГКМП, являющейся генетически обусловленной патологией, обычно распознаваемой на поздних стадиях, ограничивается в основном симптоматическим и паллиативным подходом. Тем не менее, основная цель лечебных мероприятий заключается не только в профилактике и коррекции основных клинических проявлений для улучшения качества жизни, но и в поддержании прогноза, предотвращении случаев внезапной смерти и прогрессирования заболевания.
Основной группой препаратов для лечения ГКМП являются медикаменты с отрицательным инотропным действием: β-адреноблокаторы и блокаторы кальциевых каналов. Для лечения частых нарушений сердечного ритма назначаются также дизопирамид (антиаритмическое средство класса IA) и амиодарон.
β-адреноблокаторы зарекомендовали себя как первая и поныне наиболее эффективная группа препаратов для лечения ГКМП. Они хорошо справляются с симптомами, такими как одышка и сердцебиение, а также болевыми ощущениями, включая стенокардию, у более чем половины больных с гипертрофической кардиомиопатией, что, в основном, связано со способностью этих препаратов снижать потребность миокарда в кислороде.
Благодаря отрицательному инотропному действию и подавлению активации симпатоадреналовой системы во время физических и эмоциональных нагрузок, β-блокаторы предотвращают возникновение или увеличение градиента давления у пациентов с латентной и лабильной обструкцией, почти не влияя на его величину в покое. Доказано, что препараты группы β-блокаторов улучшают функциональное состояние пациентов при курсовом и длительном применении.
Хотя эти средства не оказывают прямого действия на диастолическое расслабление миокарда, они могут косвенно улучшать наполнение левого желудочка за счет уменьшения частоты сердечных сокращений и предотвращения ишемии. В литературе имеются данные о способности β-блокаторов замедлять и даже вызывать обратное развитие гипертрофии миокарда. Но некоторые авторы отмечают, что улучшение симптоматики, вызванное β-блокаторами, не сопровождается обратным развитием гипертрофии левого желудочка и улучшением выживаемости. Несмотря на это, ряд специалистов считает целесообразным профилактическое назначение этих препаратов пациентам с высоким риском ГКМП, в том числе молодежи с неблагоприятной семейной историей по вопросам внезапной смерти.
Предпочтение отдается β-блокаторам без внутренней симпатомиметической активности. Наиболее обширный опыт применения имеется с пропранололом (обзидан, анаприлин). Его назначают с дозировкой 20 мг 3-4 раза в день, постепенно увеличивая ее в зависимости от показаний пульса и артериального давления до максимально переносимых значений, которые обычно составляют 120–240 мг/сут. Важно стремиться к максимальным дозировкам, так как недостаточная доза может снизить эффективность лечения. При этом следует помнить, что увеличение дозировки может быть связано с повышенным риском побочных эффектов.
Обструкция выносящего тракта левого желудочка: что это такое
Обструкция выносящего тракта левого желудочка (ВТЛЖ) имеет склонность к длительному бессимптомному течению, вплоть до возникновения серьезных фатальных осложнений и прогрессирования хронической сердечной недостаточности. Диагностика этого состояния затруднена из-за отсутствия специфических жалоб и клинических признаков.
При этом обструкция ВТЛЖ связана с высоким риском внезапной смерти. Целью данного исследования является изучение клинической картины обструкции ВТЛЖ с акцентом на ее ранние проявления на основе серии клинических наблюдений для эффективного выявления данного состояния. В исследовании приняли участие 28 пациентов с обструкцией ВТЛЖ после исключения случаев с умеренной и значительной аортальной стенозой.
Обструкция выносящего тракта левого желудочка
Основными факторами, способствующими появлению обструкции выносящего тракта левого желудочка (ВТЛЖ), являются артериальная гипертензия (АГ) и гипертрофическая кардиомиопатия (ГКМП). Первым признаком обструкции при АГ становятся боли или дискомфорт в сердечной области, тогда как при ГКМП наблюдаются эпизоды обмороков. Установлена негативная корреляция между возрастом и индексом массы миокарда левого желудочка (ИММЛЖ), что указывает на серьезную предсказательную роль выраженной гипертрофии левого желудочка. Исследования показывают, что пациенты с крайне высокими показателями массы миокарда находятся под серьезным риском внезапной сердечной смерти (ВСС).

Обструкция выносящего тракта левого желудочка – это относительно редкое состояние, которое наблюдается у 20-23 человек на 100 000 населения. Ежегодно первичная заболеваемость в данной группе составляет 0,3-0,5 случаев на 100 000 взрослого населения. Основными причинами этой патологии являются первичная гипертрофическая кардиомиопатия и долгосрочное течение артериальной гипертензии.
Некоторые эксперты трактуют термин «обструкция выносящего тракта» как обструкцию левого желудочка на разных уровнях (под аортой, над аортой и в области аортального клапана). В данной статье акцент будет сделан на истинной обструкции на уровне ВТЛЖ.
Ранняя диагностика обструкции ВТЛЖ сталкивается с трудностями из-за отсутствия характерных жалоб и клинических проявлений. Это состояние может протекать бессимптомно на протяжении долгого времени до возникновения серьезных осложнений, таких как прогрессирующая хроническая сердечная недостаточность, чаще всего обусловленная диастолической дисфункцией левого желудочка.
Исследования показывают, что выраженная обструкция ВТЛЖ может вызывать как структурные, так и функциональные изменения, что ведет к дестабилизации морфологического субстрата. Здесь важную роль играют преходящая ишемия и реперфузия, вызванные нехваткой питательных веществ, накоплением токсических веществ и нарушением ионного баланса. Это, в свою очередь, приводит к активации механизмов, способствующих повышенному автоматизму и аритмиям, таким как фибрилляция желудочков и асистолия.
Согласно новом руководству по оценке риска сердечно-сосудистой смертности у пациентов с ГКМП выделяются следующие факторы риска внезапной сердечной смерти:
- случаи внезапной сердечной смерти в анамнезе у ближайших родственников, случившиеся до 40 лет, или у родственников с подтвержденной ГКМП;
- размер левого предсердия при ультразвуковом исследовании;
- максимальная толщина стенки левого желудочка по результатам эхокардиографии;
- максимальный градиент давления в ВТЛЖ как в состоянии покоя, так и после выполнения маневра Вальсальвы;
- пароксизмы неустойчивой желудочковой тахикардии (три и более желудочковых комплекса с частотой более 120 ударов в минуту), зарегистрированные при холтеровском мониторировании;
- необъяснимые эпизоды обмороков в анамнезе.
Нужно отметить, что с увеличением возраста пациентов с ГКМП снижается вероятность возникновения пароксизмов ВСС в отсутствие аналогичных случаев в их анамнезе. То есть продолжительность обструкции ВТЛЖ, при прочих равных, имеет негативное прогностическое значение как фактор риска ВСС.
Таким образом, для успешного наблюдения и своевременной медицинской помощи, включая хирургические вмешательства или имплантацию кардиовертера-дефибриллятора, критически важно быстрое обнаружение обструкции ВТЛЖ с момента первых симптомов. Эффективное применение превентивных мер и хирургия даст лучшие прогнозы для таких пациентов.
Цель данного исследования заключается в изучении клинического спектра обструкции ВТЛЖ с акцентом на ранние симптомы, основываясь на серии клинических наблюдений для их последующего своевременного выявления.
Материалы и методы исследования: обследовано 28 пациентов с обструкцией ВТЛЖ, которые проходили лечение в кардиологическом отделении № 1 ОГБУЗ «Белгородская областная клиническая больница Святителя Иоасафа» в период с 2016 по 2018 год. Возраст участников составил от 41 до 69 лет (в среднем 55,4 ± 9,01 года); среди них 15 мужчин (54%) и 13 женщин (46%).
Включение в исследование происходило по критерию наличия обструкции ВТЛЖ, исключение – при наличии умеренного или тяжелого аортального стеноза.
Методы обследования: сбор анамнеза и жалоб с акцентом на первичный симптом, который стал причиной обращения за медицинской помощью, физикальное обследование, ультразвуковое исследование сердца с расчетом следующих параметров:
- градиент давления в ВТЛЖ;
- индекс массы миокарда левого желудочка;
- толщина межжелудочковой перегородки.
На текущий момент можно выделить пациентов с латентной (динамической) и фиксированной обструкцией в контексте исследования феномена обструкции ВТЛЖ. Отдельная группа включает пациентов с фиксированной обструкцией, имеющей выраженный динамический компонент – тех, у кого изначально наблюдается значительная обструкция и увеличивается градиент давления в ВТЛЖ при физической или фармакологической нагрузке.
Результаты исследования и их обсуждение: среди обследованных пациентов фиксированная обструкция была обнаружена в 61% случаев по данным Эхо-КГ.
Динамическая обструкция наблюдалась в 31% случаев, также зафиксированы 8% пациентов с комбинацией фиксированной обструкции и динамического компонента.
В 32% случаев был зафиксирован синдром SAM – переднесистолическое движение передней створки митрального клапана, что способствовало обострению обструкции ВТЛЖ.
В процессе исследования была проанализирована клиническая картина заболеваний, сопровождающихся обструкцией ВТЛЖ. Большинство пациентов жаловались на одышку, а также на боли или дискомфорт в сердечной области. Около половины обращений были связаны с повышением артериального давления, сердцебиением или нарушением сердечного ритма, а также головокружением. Реже встречались жалобы на эпизоды обморока или носовые кровотечения.

Рис. 1. Дифференциальная диагностика заболеваний, приводящих к обструкции ВТЛЖ по клиническим признакам.
При проведении исследования акцент был сделан на первых симптомах, которые стали причиной обращения за медицинской помощью. 36% пациентов обратились из-за болей в области сердца, 20% – по причине одышки, у 16% лиц заболевание проявилось впервые синкопальными эпизодами, а 7% – нарушениями ритма. У 16% обструкция ВТЛЖ была обнаружена случайно во время профилактического обследования, а 5% обращались с носовыми кровотечениями.

Рис. 2. Первый симптом, ставший поводом для обращения за медицинской помощью.
Была также проведена дифференциальная диагностика по первому симптому у пациентов с обструкцией ВТЛЖ. Как и следовало ожидать, у тех, кто обратился с эпизодами потери сознания, была диагностирована ГКМП. Синкопальные состояния чаще возникали неожиданно у молодых пациентов на фоне относительного благополучия, зачастую после физической нагрузки или эмоционального стресса. В то время как боли в сердечной области больше наблюдались у пациентов с АГ.
Что такое обструкция выносящего тракта левого желудочка
Такое влияние объясняется продолжительной компенсацией сердечной недостаточности при ГКМП, а также более частым атеросклеротическим поражением сосудов у пациентов с АГ. В данном случае клиническая картина комбинирует симптомы АГ, признаки обструкции ВТЛЖ и типичную стенокардию, возникающую в результате хронической ишемической болезни сердца.
Одышка служила причиной обращения в равном количестве случаев как у пациентов с АГ, так и с ГКМП.

Рис. 3. Дифференциальная диагностика заболеваний, приводящих к обструкции ВТЛЖ по первичному симптому.
Естественно, жалобы, связанные с повышением артериального давления, носовые кровотечения и головные боли типичны для АГ. Также стоит отметить, что обструкция ВТЛЖ на 2 раза чаще выявляется случайно у пациентов с АГ, что подчеркивает важность диагностики гипертрофии миокарда в данной группе.
При статистическом анализе были изучены следующие параметры:
- градиент давления в ВТЛЖ;
- толщина межжелудочковой перегородки;
Значительных взаимосвязей не было обнаружено, кроме одной закономерности: выявлена обратная корреляция между массой миокарда левого желудочка и возрастом пациента (R Спирмена = -0,40: p = 0,025).
Обсуждение результатов: несмотря на относительную редкость, диагностика феномена обструкции ВТЛЖ является исключительно важной для определения прогноза жизни и выбора лечебных мер для каждого конкретного пациента.
В нашем исследовании подчеркнуто значение таких жалоб, как ангинозная боль, одышка и синкопе, которые могут быть предвестниками обструкции ВТЛЖ. Очевидно, что в отношении этой категории пациентов должно проводиться как минимум однократное эхокардиографическое исследование. При неясности клинической и аускультативной картины (систолический шум на верхушке, в области аортального клапана и других точках) надо повторно проводить эхокардиографию в специализированном центре. Важность такого подхода невозможно переоценить для пациентов с АГ.
Согласно новым рекомендациям Европейского общества кардиологов, опубликованным в 2018 году, всем пациентам с артериальной гипертензией (АГ) изначально следует проводить эхокардиографическое обследование для определения возможной гипертрофии левого желудочка (ЛЖ). В дальнейшем, повторные исследования могут потребоваться при изменении клинической ситуации, что может повлиять на выбор лечебной стратегии.
Результаты нашего исследования подтверждают важность такого подхода: обструкция выносящего тракта левого желудочка (ВТЛЖ) была выявлена у 20% заболевших в ходе стандартного эхокардиографического исследования.
Несомненно, одно из ограничений данного исследования заключается в недостаточности генетической диагностики. Доступ к подобным данным в рамках повседневной врачебной практики достаточно ограничен, они чаще всего входят в состав специализированных научных проектов по изучению гипертрофической кардиомиопатии (ГКМП). Тем не менее, проведенный анализ предоставляет достоверное отражение особенностей диагностики обструктивного синдрома ВТЛЖ в реальной клинической практике.
1. Основными причинами обструкции ВТЛЖ ожидаемо стали артериальная гипертензия и гипертрофическая кардиомиопатия.
2. Наиболее частыми симптомами, вызывающими обращение за медицинской помощью, являются боль в сердце и одышка. В ходе дифференциальной диагностики боль или дискомфорт в области сердца оказались первыми симптомами обструкции ВТЛЖ, когда причиной является АГ, а при ГКМП – синкопальные эпизоды.
3. Обратная связь между возрастом пациента и индексом массы миокарда левого желудочка (ИММЛЖ) ясно демонстрирует крайне неблагоприятное прогностическое значение выраженной гипертрофии ЛЖ, так как пациенты с аномально высокими показателями массы миокарда подвергаются серьезному риску сердечно-сосудистых событий.
Что такое обструкция выносящего тракта левого желудочка
Постоянная обструкция, n (%).
Произведено сравнение эхокардиографических показателей у пациентов с ГКМП в зависимости от наличия обструкции ВТЛЖ. Параметры конечного диастолического объема, конечного систолического объема, ударного объема и фракции выброса ЛЖ не выявили статистически значимых различий в зависимости от наличия или отсутствия обструкции.
Диастолическая дисфункция чаще наблюдается у пациентов с обструкцией (143 (61%) по сравнению с 92 (39%) больными, p=0,407). Давление в легочной артерии было значительно выше у больных с обструкцией ВТЛЖ (25 (22.0—34.5) против 24 (20.0—30.3) мм рт. ст., p=0,049). Масса миокарда левого желудочка (ММЛЖ) и, соответственно, ИММЛЖ были выше при наличии обструкции (364 (298—423) г и 179 (148—212) г/м2 против 316 (265—375) г и 156 (133—184) г/м2, p<0,001). Максимальная толщина миокарда ЛЖ увеличивалась при наличии обструкции ВТЛЖ (18,1 (17,0—19,4) и 16,5 (15,9—18,1) мм, p<0,001).
Таблица 2. Эхокардиографические параметры у пациентов с ГКМП в зависимости от наличия обструкции.
- Нет обструкции (n=112)
- Есть обструкция (n=183)
- Максимальная скорость кровотока в ВТЛЖ, мм/с;
- Градиент давления, мм рт. ст.;
- Левое предсердие, см;
- Диастолическая дисфункция, n (%);
- Давление в легочной артерии, мм рт. ст.;
- Максимальная толщина стенки ЛЖ, мм;
Примечание. КДО — конечный диастолический объем, КСО — конечный систолический объем, УО — ударный объем, ФВ — фракция выброса.
Изучалась взаимосвязь обструкции ВТЛЖ (в покое или при нагрузке) с различными морфологическими фенотипами гипертрофии миокарда. Наиболее распространенной характеризующей особенностью оказался фенотип гипертрофии базального отдела межжелудочковой перегородки, наблюдаемый в 130 (44%) случаев (вариант 1).
У 47 (16%) пациентов была зафиксирована гипертрофия МЖП обратного типа (вариант 3), у 41 (14%) — нейтральная МЖП (вариант 2), у 36 (12%) — симметричная гипертрофия ЛЖ (вариант 8). У 11 (4%) наблюдалась комбинированная гипертрофия МЖП и других участков ЛЖ или правого желудочка (вариант 4) и свободной стенки ЛЖ (вариант 7). Более 10 (3%) больных продемонстрировали гипертрофию ЛЖ по типу песочных часов (вариант 6), у 9 (3%) был выявлен апикальный вариант гипертрофии ЛЖ (вариант 5). Значительные различия по наличию обструкции ВТЛЖ были обнаружены в вариантах 5, 7 и 8. В варианте 5 обструкция ВТЛЖ была зафиксирована лишь у 2 (22%) пациентов, в то время как 7 (78%) не имели этой проблемы. Все 11 (100%) пациентов с вариантом 7 не страдали от обструкции ВТЛЖ. Большая часть пациентов в варианте 8 (28 (78%)) имела обструкцию ВТЛЖ.
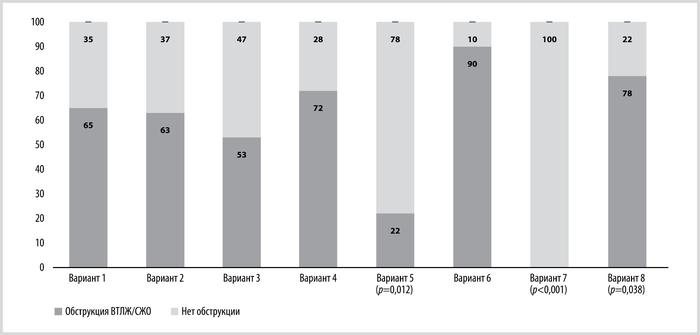
Доля пациентов с обструкцией ВТЛЖ среди различных фенотипических вариантов гипертрофии миокарда (%). В группе 6 представлены данные о частоте синдрома желудочковой обструкции.
У пациентов 6-й группы с определенным фенотипом гипертрофии миокарда на уровне средних желудочков была более подробно исследована наличие и выраженность синдрома желудочковой обструкции. Из 10 больных этой группы у 9 было выявлено наличие синдрома, и только одному не установили этого диагноза.
Обсуждение
С первых упоминаний о ГКМП обструкция ВТЛЖ воспринимается как ключевой патофизиологический аспект. Она ведет к основным клиническим проявлениям заболевания, включая одышку, боль в грудной клетке и предобморочные состояния. Жалобы пациентов с ГКМП часто свидетельствуют о миокардиальной ишемии, нарушениях сердечного ритма, а также о диастолической и систолической дисфункции ЛЖ.
С точки зрения клинической практики имеет огромное значение различение форм ГКМП с обструкцией и без нее, что влияет на прогностическую оценку и выбор тактики лечения. Явная обструкция ВТЛЖ (>30 мм рт. ст.) связана с ухудшением прогноза и служит предиктором сердечной недостаточности и смертности. К тому же, обструкция ВТЛЖ приводит к ряду гематологических нарушений, таких как гемолиз и повышенная сворачиваемость крови.
Причины обструкции ВТЛЖ многообразны и включают в себя выраженную гипертрофию базального отдела межжелудочковой перегородки, анатомические особенности митрального клапана и структурного аппарата, переднее систолическое движение митрального клапана и уменьшение аортосептального угла. Около трети пациентов с ГКМП не имеют обструкции ВТЛЖ, тогда как у других наблюдается динамическая обструкция на фоне минимальной гипертрофии МЖП. Синдром желудочковой обструкции чаще встречается у тех, у кого значительная гипертрофия ЛЖ в средней части МЖП, что приводит к сужению его полости (ЛЖ по типу «песочных часов»).
В нашем исследовании более половины пациентов имели обструкцию ВТЛЖ или синдром желудочковой обструкции (183 (62%)). При этом как постоянная, так и провоцированная обструкция были выявлены у примерно равного количества больных (91 и 92 соответственно). Необструктивная форма ГКМП была наблюдена у 112 (38,0%) больных. Полученные данные о частоте обструкции совпадают с данными ранее опубликованных исследований. Исследовательская группа под руководством M.S. Maron сообщила, что обструкция ВТЛЖ обнаружена у 25—37% пациентов с ГКМП. Похожие показатели по распространенности обструкции ВТЛЖ в состоянии покоя (в 25—30% случаев) привел L. Williams и его коллеги. Как считают исследователи, вариации в процентном соотношении пациентов с ГКМП с обструкцией и без неё объясняются гетерогенностью выборки и методами определения обструкции. В настоящее время ГКМП рассматривается как заболевание, склонное к развитию обструкции ВТЛЖ и проявлению синдрома желудочковой обструкции.
Ключевые показатели ЭхоКГ при обструкции ВТЛЖ и синдроме желудочковой обструкции
При сравнении основных показателей ЭхоКГ у пациентов в зависимости от наличия или отсутствия обструкции ВТЛЖ и синдрома желудочковой обструкции отмечены различия усредненных значений систолического давления в легочной артерии (24 мм рт. ст. у пациентов без обструкции и 25 мм рт. ст. — у пациентов с обструкцией ВТЛЖ). Несмотря на схожесть усредненных показателей, различие оказалось статистически значимым.
Легочная гипертензия у больных с ГКМП известна уже довольно давно, однако механизмы её формирования и клиническое значение до конца не изучены. В ряде исследований у пациентов с ГКМП и легочной гипертензией была отмечена высокая частота тромбоэмболических осложнений, фибрилляции предсердий и сердечной недостаточности. ЛГ при ГКМП обуславливается повышением давления в левом предсердии из-за диастолической дисфункции ЛЖ, препятствием в ВТЛЖ с митральной регургитацией и, у некоторых пациентов, систолической дисфункцией ЛЖ.
Увеличенное давление в легочной артерии среди пациентов с обостряющей ГКМП в нашем исследовании может свидетельствовать о связи между обструкцией ВТЛЖ и повышением давления в левом предсердии, что, в свою очередь, приводит к его дилатации и повышенному давлению в легочных венах и, впоследствии, в легочной артерии.
Для ГКМП характерно увеличение массы миокарда ЛЖ и, соответственно, ИММЛЖ на фоне нормальных или сниженных размеров ЛЖ, при этом ММЛЖ не всегда прямо коррелирует с выраженностью гипертрофии у разных пациентов с ГКМП. I. Olivotto и соавторы зафиксировали нормальные значения ММЛЖ и ИММЛЖ у более чем 20% пациентов с ГКМП, а незначительное превышение верхней границы по показателям у 16% больных. ИММЛЖ среди 264 исследованных пациентов был значительно выше у мужчин и также значительно выше у больных с обструкцией ВТЛЖ в состоянии отдыха, что может объясняться увеличенной нагрузкой внутрижелудочковым систолическим давлением.
В нашем исследовании ММЛЖ и ИММЛЖ (345 г и 168 г/м2) значительно превышали допустимые нормы, что соответствует крайне высокому уровню гипертрофии миокарда ЛЖ. Сравнение этих показателей в группах пациентов с ГКМП с обструкцией и без таковой показало, что обструктивная форма ассоциируется с более высокими показателями ММЛЖ и ИММЛЖ (364 г и 179 г/м2), чем необструктивная ГКМП (316 г и 156 г/м2, p<0,001).
Недавно особое внимание уделяется исследованию максимальной толщины миокарда ЛЖ как показателя выраженности гипертрофии и его прогностической ценности. Кроме своей простоты в вычислениях, этот параметр, определяемый как толщина максимально гипертрофированного сегмента миокарда в фазе диастолы, доказал свою высокую специфичность в предсказании вероятности летальности у пациентов с ГКМП (причем даже в большей степени, чем ИММЛЖ).
В нашем исследовании особое внимание было уделено анализу распространенности обструкции выходного тракта левого желудочка (ВТЛЖ) и стенозу аортального отверстия (СЖО) в различных фенотипических группах. Обструкцию ВТЛЖ чаще наблюдали у пациентов с гипертрофией, в основном, межжелудочковой перегородки (МЖП) (группы 1—3), однако различия не носили статистической значимости.
Заметным является распространение необструктивного поражения миокарда у больных с апикальной гипертрофией левого желудочка. Вероятно, редкие случаи обструкции ВТЛЖ у этой категории пациентов связаны с менее выраженной гипертрофией в средних и базальных отделах МЖП. Аналогичное пояснение подходит и для случаев с гипертрофией свободной стенки левого желудочка без сопутствующей гипертрофии МЖП.
Как правило, у таких пациентов фиксируется гипертрофия передней, боковой и задней стенок левого желудочка, при этом МЖП остается непораженной. Следовательно, у больных из групп 5 и 7 чаще наблюдается необструктивное поражение левого желудочка, что подразумевает необходимость применения альтернативных подходов к лечению этих пациентов.
Интересным является и то, что частота обструкции значительно возрастает у больных с симметричной гипертрофией левого желудочка. Несмотря на сравнительно небольшую выборку в этой группе (n=36, 12%), обструкция ВТЛЖ была выявлена у 28 (78%) пациентов, в то время как лишь 8 (22%) не имели этой патологии. Исходя из полученных результатов, можно отметить, что обструкция ВТЛЖ чаще выявлялась у всех подгрупп с гипертрофией межжелудочковой перегородки (как изолированной, так и комбинированной), тогда как ее отсутствие наблюдалось у больных с апикальной гипертрофией и гипертрофией свободной стенки левого желудочка. В имеющейся научной литературе крайне ограниченное количество данных касается особенностей обструкции ВТЛЖ в разных морфологических фенотипах при гипертрофической кардиомиопатии (ГКМП).
