Стеноз кишечника – это патологическое сужение просвета кишечника, которое может привести к нарушению проходимости и серьёзным осложнениям. Состояние может возникать в различной части кишечника: как в тонком, так и в толстом. Многие факторы могут вызывать стеноз, включая воспалительные заболевания, опухоли, рубцы после хирургических операций или травм, а Врождённые аномалии развития.
Стеноз кишечника может проявляться различными симптомами, такими как:
- Боль в животе (часто усиливающаяся после еды);
- Тошнота и рвота;
- Запоры или, наоборот, диарея;
- Вздутие живота;
- Потеря аппетита и веса.
Диагностика стеноза кишечника включает в себя:
- Физикальный осмотр и сбор анамнеза;
- КТ или МРТ исследование;
- УЗИ органов брюшной полости;
- Эндоскопия для визуализации кишечника.
Лечение стеноза зависит от причины и может включать медикаментозную терапию, физиотерапию, а также хирургическое вмешательство для восстановления нормального просвета кишечника. В случае тяжелых форм стеноза может потребоваться резекция участка кишечника.
Если вы подозреваете у себя стеноз, рекомендуется незамедлительно обратиться к специалисту для получения квалифицированной медицинской помощи.
Стеноз как настораживающий признак: когда сужение органа может указывать на онкологию
Стеноз представляет собой сужение просвета полого органа или сосуда и может возникать по различным причинам, начиная от врожденных аномалий и заканчивая последствиями травм или воспалительных процессов. Однако в некоторых случаях это состояние становится серьезным индикатором возможного развития онкологического заболевания.
В рамках онкологии стеноз чаще всего возникает вторично, как следствие увеличения опухоли, которая сжимает или полностью блокирует просвет органа. Это может происходить как при первичных опухолях, так и в случае метастазирования.
Ниже перечислены наиболее распространенные онкологические ситуации, приводящие к стенозу:
- Рак пищевода и кардиального отдела желудка могут вызывать стеноз пищевода, что происходит из-за инфильтративного роста опухоли в стенку органа. Это ведет к усложнению глотания (дисфагии), начиная с твердой пищи и заканчивая жидкой, что может сопровождаться болезненностью при глотании, регургитацией и резкой потерей веса.
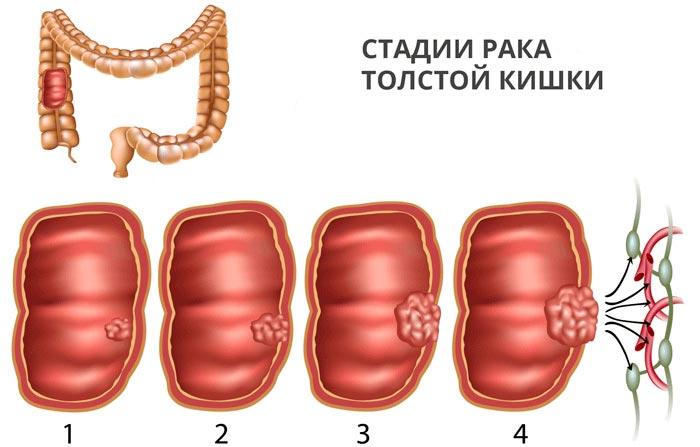
- Колоректальный рак, особенно в сигмовидной или прямой кишке, зачастую становится причиной стеноза толстой кишки. Опухоль сужает просвет кишечника, затрудняя прохождение содержимого, что проявляется в виде хронических запоров, вздутия, схваткообразных болей и, в тяжелых случаях, острого кишечного затора.
- Рак предстательной железы на поздних стадиях может вызвать вторичную стриктуру (стеноз) уретры или сжатие шейки мочевого пузыря. Это нарушает отток мочи и приводит к сложностям при мочеиспускании, слабой струе, ощущениям неполного опорожнения пузыря и повышенному риску гидронефроза и почечной недостаточности.
- Опухоли средостения (такие как лимфомы, рак легкого, тимомы) или значительные опухолевые образования при раке щитовидной железы могут сжимать соседние структуры, вызывая стеноз трахеи или пищевода. Это состояние может проявляться одышкой, приступообразным кашлем, свистящим дыханием или трудностями с глотанием, в зависимости от расположения сжатия.
- Метастатические поражения печени или первичные опухоли, такие как холангиокарцинома и рак головки поджелудочной железы, могут приводить к стенозу внепеченочных желчных протоков. Это нарушает отток желчи, вызывая обтурационную (механическую) желтуху, зуд кожи, обесцвеченный стул и темную мочу.
- Объемные опухоли головного мозга, особенно находящиеся рядом с желудочковой системой, могут вызывать стеноз цереброспинальных путей – сужение пространства между желудочками мозга. Это состояние приводит к развитию окклюзионной гидроцефалии, сопровождаемой головной болью, тошнотой, рвотой, нарушениями сознания и неврологическими расстройствами.
Важно отметить: стеноз, который проявился неожиданно или усиливается без очевидных причин, особенно у людей старше 45-50 лет или с онкологическим анамнезом, требует немедленного комплексного обследования.
Существует несколько методов диагностики стеноза, включая эндоскопию, ультразвуковое исследование, компьютерную томографию и магнитно-резонансную томографию. Выбор метода зависит от локализации и предшествующих заболеваний пациента. Специалисты также могут рекомендовать биопсию для определения характер опухоли.
При обнаружении стенозирующих изменений важно не только диагностировать наличие опухоли, но и провести комплексную оценку общего состояния пациента. Это может включать оценку функций органов, анализы крови и дополнительные исследования для определения метастазирования.
В случае, если стеноз обусловлен опухолью, основное внимание уделяется лечению первичного рака. Возможные варианты лечения могут включать хирургическое вмешательство, химиотерапию, лучевую терапию или сочетание этих методов. Важно обсудить с врачом возможности паллиативной помощи в случае неизлечимых форм заболевания.
Симптомы, требующие онкологического обследования
Стеноз не всегда свидетельствует об онкологическом заболевании, однако существуют ряд симптомов, которые должны насторожить:
- затруднения с проходимостью органа, появившиеся без предшествующих воспалений, травм или операций;
- стремительное ухудшение симптоматики: например, резкое ухудшение глотания за несколько недель, внезапная задержка мочи, запоры с признаками непроходимости;
- сочетание с общими признаками онкологии: потеря массы тела, слабость, снижение аппетита, анемия, повышение температуры;
- отсутствие эффекта от стандартного лечения (например, если бужирование уретры не помогает, или стеноз повторяется вскоре после вмешательства).
- наличие в анамнезе онкологического заболевания, даже если ремиссия длилась многие годы.
Особенно важно пройти обследование, если у пациента ранее диагностирован рак органов пищеварительной системы, мочеполовой системы, легких или щитовидной железы.
Последствия
Развитие кишечной непроходимости инициирует целый ряд процессов, оказывающих общее воздействие на организм. Поскольку опухоль растет медленно, начальные проявления обычно не ярко выражены, так как сужение просвета происходит не полностью. Однако с течением времени ситуация может ухудшиться и привести к острому кишечному затору, когда полное перекрытие просвета кишечника происходит плотными каловыми массами в области опухолевого стеноза. Даже если новообразование не перекрывает просвет полностью, воспалительные изменения могут нарушать нормальную перистальтику, в результате чего скопление стула может вызывать затор даже при наличии формально проходимого кишечника.
На раннем этапе наблюдается активизация сокращений участков кишечника выше места непроходимости – организм пытается преодолеть препятствие. Со временем накапливаются содержимое кишечника и его стенки перерастягиваются. Это приводит к нарушениям водно-электролитного баланса, снижению сократительной активности стенки кишечника, метаболическим расстройствам и, в конечном счете, кишечному параличу.
Следующий этап сопровождается нарушением всасывания в кишечнике. Ферментные системы перестают функционировать, клетки, выстилающие слизистую оболочку кишечника, погибают, и процессы регенерации становятся неэффективными.
На этом фоне увеличивается активность патогенных бактерий и угнетается нормальная микрофлора. Это в свою очередь приводит к увеличению газообразования и накоплению незавершенных продуктов расщепления белков, что дополнительно ухудшает токсическое воздействие на организм.
С развитием данного процесса снижается иммунная защита, что создает условия для активного размножения анаэробных бактерий и выделения токсинов. Это оказывает системное влияние на организм, нарушая микроциркуляцию и работу центральной нервной системы. Проницаемость стенки кишечника увеличивается, что, в свою очередь, способствует распространению бактерий в брюшную полость, кровеносную и лимфатическую системы, что может привести к перитониту и сепсису.
Нарушается и водно-электролитный баланс. В нормальных условиях в кишечнике каждый день находится около 10 литров жидкости, которая поступает вместе с пищей и пищеварительными секретами (слюна, желудочный сок). 8-9 литров всасывается обратно кишечной стенкой. Однако при развитии кишечной непроходимости этого процесса не происходит, и жидкость накапливается в кишечнике выше места обструкции. Это еще больше растягивает кишечник и в конечном итоге вызывает рефлекторную рвоту. Последняя, в свою очередь, еще больше нарушает электролитный баланс и усугубляет обезвоживание, что может привести к сердечной и почечной недостаточности.
Причины развития
Неопухолевые стриктуры прямой кишки могут развиваться вследствие воспалительных заболеваний кишечника, лучевого поражения, травм или осложнений после аноректальных операций. Однако чаще всего такие стенозы возникают после хирургического вмешательства. Это могут быть: геморроидэктомия, низкая передняя резекция прямой кишки с ручным или сшитым анастомозом, лечение хронической трещины.
Стеноз края анального канала зачастую возникает из-за чрезмерного удаления тканей ниже зубчатой линии. Стеноз верхней части анального канала может быть следствием чрезмерного втягивания и сморщивания слизистой оболочки во время перевязки геморроидальных узлов. Также стеноз может появиться вследствие ишемии, недостаточности анастомоза или инфекций. Ниже перечислены более широкий круг причин.
Стриктура заднего прохода может возникать при различных заболеваниях или хирургических манипуляциях, которые ведут к рубцеванию анодермы и анального канала, а В результате применения некоторых лекарств. Наиболее значимые причины – послеоперационные осложнения:
- кровоточащие геморройные узлы (геморроидэктомия) – 74-90% всех анальных стриктур;
- перианальные свищи;
- анальные трещины;
- остроконечные кондиломы;
- рак прямой кишки;
- болезнь Педжета (аденокарцинома in situ в анальном канале);
- болезнь Боуэна (интраэпителиальная форма плоскоклеточного рака заднего прохода);
- анальная лейкоплакия;
- низкие передние резекции прямой кишки, сопровождающиеся неплотными кишечными анастомозами;
- анастомоз кишечного мешка с анальным отверстием;
- реконструкция при врожденных аномалиях заднего прохода (атрезия заднего прохода).
Ионизирующее излучение, применяемое при лечении:
- рака прямой кишки;
- рака матки;
- рака простаты;
- других опухолей в области таза;
- злоупотребление слабительными;
- хроническое ректальное применение суппозиториев с парацетамолом и ацетилсалициловой кислотой;
- долговременное применение эрготамина.
- травмы области промежности;
- анальный половой акт.
- болезнь Ходжкина;
- СПИД;
- гонорея;
- остроконечные кондиломы;
- туберкулез;
- амебиаз.
- рак прямой кишки;
- болезнь Педжета;
- болезнь Боуэна.
- хроническое воспалительное заболевание кишечника (особенно перианальная форма болезни Крона);
- хроническая диарея.
Ишемия: ишемия кишечника как результат стеноза нижней брыжеечной артерии или верхней ректальной артерии.
- синдром Окихиро – редкий вариан машинной аномалии врожденного синдрома Дуэйна и пороков развития верхних конечностей. В дополнение к многим дефектам (включая сердца, почки, уши) этот синдром может включать стриктуру прямой кишки;
- частичная трисомия хромосом 22 и 11;
- синдром Куррарино (триада Куррарино), состоящий из порока развития крестцовой кости, патологического образования вокруг крестца, пороков развития анального канала или прямой кишки.
Сужение прямой кишки и анального канала
- Часть 1. Сужение прямой кишки и анального канала.
- Часть 2. Признаки, диагностические мероприятия и терапия сужения прямой кишки и анального канала.

О Университетской клинике

Наш приоритет – это ответственный и рациональный подход к лечению, базирующийся на индивидуальном подходе к каждому пациенту.
Оплата картами доступна!

