Перианальная область — это зона, расположенная вокруг анального отверстия. Она включает в себя кожу и ткани, окружающие анус, и играет важную роль в анатомии и функции пищеварительной системы.
Данная область может быть подвержена различным заболеваниям, таким как геморрой, анальные трещины и инфекции, поэтому ее здоровье имеет ключевое значение для общего состояния организма.
Зуд в области ануса
Зуд в анальной области может указывать на различные заболевания. Многие игнорируют этот симптом, пока он не начинает причинять значительный дискомфорт. Знание причин возникновения зуда, его симптоматики и методов облегчения состояния, как физического, так и психологического, является важным.
Постоянное желание почесаться может сигнализировать о наличии следующих проблем:
- Геморрой — заболевание, связанное с воспалением и расширением вен в области ануса.
- Анальная трещина — маленькие повреждения кожи в районе ануса, которые могут вызывать зуд.
- Грибковые и паразитарные инфекции. Сюда входят кандидоз, глисты и острицы, которые откладывают яйца в этой зоне.
- Раздражители. Использование агрессивных мыла и гигиенических средств, синтетического нижнего белья или жесткой туалетной бумаги может спровоцировать зуд.
- Аллергия. Реакция на определённые продукты, лекарства или местные анестетики может вызывать зуд и жжение с покраснением.
- Проблемы с функцией анального сфинктера. В этом случае происходит подтекание каловых масс, что вызывает раздражение ануса.
- Некоторые проктологические заболевания. Зуд может быть одним из симптомов проктита, парапроктита или проктосигмоидита.
- Сахарный диабет. Высокий уровень сахара в крови может приводить к раздражению и сухости в области ануса, вызывая зуд.
- Нарушения стула. Запоры, диарея или каменистый или жидкий стул могут способствовать травмированию области ануса, что Вызывает зуд.
- Новообразования, как доброкачественные, так и злокачественные. Особенно интенсивный зуд может возникать, если опухоль расположена в области выхода прямой кишки.
- Дерматологические болезни, такие как экзема, дерматит, псориаз и др. Обычно эти болезни затрагивают большие участки кожи, включая область ануса.
- Неврологические расстройства. Стресс и тревога могут спровоцировать зуд, так как повышенная нервная возбудимость может привести к непроизвольной чесоточности, что дополнительно травмирует слизистую ануса и окружающие ткани.
Кроме того, зуд в анальной области часто наблюдается у женщин во время менструального цикла, а у мужчин может быть связан с простатитом.
Диагностика зуда в анальной области
Для установления причин зуда в области ануса следует проконсультироваться с врачом-проктологом. Специалист задаст вопросы о начале и продолжительности симптома, его периодичности, а также о наличии сопутствующих болей или жжения. Врач также анализирует медицинскую историю пациента, чтобы выяснить причину зуда. Затем проктолог проведёт осмотр в специальных условиях, чтобы оценить состояние ануса, а Выполнить пальцевое исследование. В процессе консультации может быть установлена связь между зудом и наличием заболеваний, например, геморроя, анальных трещин, полипов и других патологий. В последствии могут быть назначены ряд лабораторных и инструментальных исследований:
- В зависимости от состояния пациента и подозреваемых заболеваний, проктолог может направить на анализ кала на паразитов, гормональный анализ и проверку уровня сахара в крови при подозрении на диабет, а также другие специфические анализы по показаниям. Обычными анализами являются общий анализ крови и мочи.
- Аноскопия — это процедура, в которой врач использует аноскоп, чтобы визуально осмотреть анус и нижнюю часть прямой кишки, что помогает выявить возможные патологии.
- Колоноскопия — более масштабное исследование, во время которого проводится осмотр всей толстой кишки с использованием гибкой трубки с камерой. Это исследование может дать больше информации о возможных патологиях, находящихся в более удаленных участках.
Анальная трещина
Анальная трещина представляет собой маленькое повреждение кожи в анальном канале. Такие трещины могут быть очень болезненными, иногда причиняя такие же ощущения, как при порезах. Часто они сопровождаются ярко-красными выделениями крови.
Группа риска:
Анальная трещина может появиться у людей любого возраста. Обычно её образование связано с травмой ануса. Наиболее часто трещины возникают при прохождении твёрдого стула, что происходит после запоров и натуживания. К основным причинам относятся:
- Хронические запоры и перенапряжение
- Диарея, которая вызывает частое трение кожи вокруг ануса
- Травмы в результате анального секса или других механических воздействий
Состояния, не связанные с травмой, включают:
- Воспалительные болезни кишечника, такие как болезнь Крона с поражением перианальной области
- Заболевания, влияющие на работу кишечника или иммунную систему:
- Онкология в области ануса
- Лейкемия или лимфома, особенно во время лечения химиотерапией
- Инфекции, передающиеся половым путем (например, ВИЧ, сифилис, гонорея и хламидиоз)
Симптомы:
Среди основных симптомов можно выделить:
- Боль во время и сразу после дефекации «как от острого лезвия».
- Запор
- Кровянистые выделения из прямой кишки, зачастую кровь выглядит свежей (не смешанной с калом) и может быть замечена на туалетной бумаге.
- Жжение и зуд в области ануса
- Наличие видимого кожного налета вокруг анального отверстия
Диагностика анальной трещины:
Как правило, диагноз анальной трещины устанавливается на основании характерных симптомов и сбора анамнеза. При визуальном осмотре острые трещины можно увидеть, отодвинув ягодицы. Пальцевое исследование часто не проводится из-за сильной боли. Если трещина располагается не по средней линии (по передней или задней), это считается нетипичным и требует срочного обследования под анестезией для исключения других серьезных заболеваний, таких как рак анального канала.
Лечение анальных трещин:
Лечение включает профилактические меры и заживление. Профилактика направлена на нормализацию работы кишечника. Заживление происходит за счёт снижения спазма анального сфинктера и улучшения кровообращения в поврежденной области. В первую очередь применяются медикаментозные методы, которые оказываются эффективными более чем в 70% случаев. Если трещина не заживает, могут быть рассмотрены хирургические вмешательства.
Профилактика и лечение:
Для профилактики важно наладить работу кишечника, чтобы у пациента были регулярные и оформленные испражнения, без частых запоров или диареи. Необходимо пересмотреть свой рацион и обеспечить достаточное потребление жидкости. Обычно рекомендуется добавлять пищевые добавки с клетчаткой (например, семена подорожника) в объеме 25-35 г в день. Важно помнить, что клетчатку следует вводить постепенно (начиная с 5 г в день на первую неделю), чтобы минимизировать риск вздутия и газообразования, что вполне может отпугнуть пациентов от дальнейшего лечения.
Лечение включает расслабление спазмов анального сфинктера и стабилизацию кровообращения в области трещин.
- Тёплые сидячие ванны с добавлением соли помогают при лечении и могут проводиться в течение 5-10 минут несколько раз в день. Не стоит сидеть слишком долго, чтобы избежать размягчения кожи.
- Мазь с нитроглицерином или блокаторы кальциевых каналов, наносимые дважды в день на область ануса, способствуют заживлению трещин у 70% пациентов, улучшения могут наблюдаться через 4-6 недель.
- Небольшие дозы бензодиазепина могут быть использованы для снижения спазма анального сфинктера.
Хирургические вмешательства:
- Введение ботулотоксина типа А (БОТОКС) в анальный сфинктер временно блокирует его действие, что помогает снизить спазм и увеличить кровоснабжение трещины. Эта методика хорошо зарекомендовала себя и имеет низкий риск побочных эффектов.
- Объемная (боковая) сфинктеротомия — это процедура, выполняемая амбулаторно под общим наркозом, с высокой вероятностью успешного результата — более 95%. Она заключается в рассечении небольшого участка сфинктера, что приводит к снижению спазма. Эта операция необратима, поэтому она проводится с осторожностью, особенно у женщин, у которых анальные сфинктеры имеют меньшие размеры.
Геморрой
Геморрой — это нормальное анатомическое состояние, которое помогает анальному сфинктеру удерживать каловые массы. Существуют как внутренние геморроидальные узлы, которые располагаются в пределах анального канала, так и наружные, находящиеся у анального отверстия. Многие люди не подозревают о наличии геморроя до появления симптомов.
Геморрой
Геморрой — это достаточно распространенное заболевание. Важно исключить наличие более серьезных патологий в случае появления симптомов геморроя. Как минимум, пациентам со симптомами геморроя требуется:
- Пальцевое ректальное исследование
- Визуальная оценка состояния прямой кишки и анального канала
Методы лечения геморроя с симптомами:
Для устранения геморроя существует множество хирургических методов, выбор которых зависит от выраженности симптомов и размера геморроидальных узлов. Кроме хирургических методов важно оптимизировать работу кишечника:
- Обеспечьте мягкое и регулярное опорожнение кишечника, стремясь к потреблению 25-35 г клетчатки в день.
- Проанализируйте свой процесс дефекации и старайтесь избегать продолжительного натуживания или долгого нахождения в туалете. Не занимайтесь чтением или работой с устройствами во время посещения туалета.
- Принимите теплую ванну с добавлением морской соли (SITS) для снижения дискомфорта после дефекации.
Хирургические способы лечения геморроя включают:
- Лигирование латексными кольцами: специальное кольцо накладывается на основание геморроидального узла, что прекращает его кровоснабжение. Узел отпадает через 7–12 дней и может сопровождаться небольшим кровотечением. Процедура, как правило, не вызывает боли у большинства пациентов. Однако существует небольшой, но все же заметный риск инфекции в области ануса.
- Перевязка геморроидальных артерий с применением допплера (HAL-RAR): это безболезненное вмешательство, во время которого кровеносные сосуды, питающие геморроидальные узлы, перевязываются с использованием допплеровского контроля. Метод останавливает кровотечение, но не устраняет кожные складки.
- Хирургическое удаление геморроя: данный метод включает изъятие как внутренних геморроидальных узлов, так и наружных анальных тяжей. Это достаточно болезненная манипуляция, и боль достигает максимума в первые семь дней после операции.
- Удаление перианальной гематомы: внешний геморрой иногда может выступать как самостоятельное образование, без внутреннего геморроидального узла. Если гематома была выявлена в первые 48–72 часа, можно произвести разрез и удалить ее. Если пациент обращается позднее, гематома обычно рассасывается и со временем образует кожную складку.
Данная процедура должна проводиться только по указанию врача. Он может назначить МРТ перианальной области в следующих ситуациях:
- недомогание, боль или жжение при дефекации
- зуд в области ануса
- изменение цвета и повреждение кожи в околоначной зоне
- появление опухолей в этой области
- кровяные выделения в стуле
- проблемы с опорожнением кишечника
- появление дополнительного отверстия рядом с анусом с выделениями
Подготовка к обследованию
На протяжении 2–3 дней до процедуры следует исключить из рациона продукты, которые могут вызывать газообразование. В канун исследования рекомендуется естественным образом освободить кишечник, а перед обследованием сделать очищающую микроклизму, как назначено врачом.
Исследование проводится натощак: последний приём пищи должен состояться за 4–6 часов до процедуры; если МРТ назначено на вторую половину дня, то нужно правильно рассчитать время приема пищи, так чтобы промежуток голодания составил как минимум 3–4 часа.
Врач может посоветовать принять спазмолитик за полчаса до начала исследования.
Если потребуется введение контрастного вещества, правила подготовки к МРТ с контрастом можно найти здесь. Следует отметить, что вышеперечисленные рекомендации также актуальны для исследования с контрастом.
Также наши специалисты проконтролируют наличие металлических предметов на теле и одежде, расспросят о ваших жалобах, имеющихся заболеваниях и принимаемых лекарствах. Важно уведомить врача о любых аллергических реакциях, если такие имели место в прошлом.
Воспаление и инфицирование анальных бахромок
Что может беспокоить пациента при воспалении бахромок:
- покраснение в данной области;
- зуд и жжение вокруг ануса;
- выделения крови и гной;
- боль и дискомфорт во время ходьбы и дефекации;
- бахромки начинают выделять жидкость.
В тяжелых случаях, если бахромки подверглись повреждениям и инфекциям, могут развиться некроз (отмирание тканей) и парапроктит – гнойное воспаление окружающих прямую кишку тканей.
Какие проктологические заболевания могут способствовать образованию анальных бахромок?
- Геморрой. При наружном геморрое или тромбозах узлов возникает отёк тканей. После исчезновения острого воспаления кожа в этой области может растягиваться и формировать бахромки;
- Анальные трещины. Хронические трещины часто провоцируют спазмы сфинктера и воспалительные реакции. В процессе заживления в области ануса возникают рубцовые изменения и кожные складки. При этом пациента беспокоят боли во время дефекации и следы крови на туалетной бумаге;
- Перианальные абсцессы и свищи. После хирургического вмешательства по удалению свищей может остаться избыток кожи, который со временем превращается в бахромки. При этом могут наблюдаться характерные рубцы и периодические гнойные выделения;
- Хронический проктит или парапроктит. Долговременное воспаление слизистой оболочки прямой кишки и окружающих тканей приводит к отечности, а затем образованию кожных складок, то есть бахромок;
- Травмы, а также роды, анальный секс или хирургические вмешательства, такие как иссечение свища, могут вызывать деформацию кожи в области ануса.
Редкой причиной формирования анальных бахромок также могут стать хронические запоры, так как натуживание и раздражение кожи от плотных каловых масс способны приводить к образованию складок.
Кто попадает в группу риска?
- женщины, родившие более трёх раз;
- лица с избыточной массой тела (индекс массы тела свыше 25);
- прибегающие к малоподвижному образу жизни;
- страдающие от злоупотребления алкоголем и острого, жирного питания.
Диагностика анальных бахромок
Сначала проктолог проводит консультацию и визуальный осмотр перианальной области, при этом оценивается размер и форма кожных складок вокруг ануса.
После этого специалист выполняет пальпацию ануса согласно стандартам проктологического обследования, оценивая тонус сфинктера и наличие сопутствующих заболеваний, таких как геморрой или анальные трещины.
Кроме того, проктолог осуществляет:
- аноскопию (осмотр нижней части прямой кишки с помощью аноскопа);
- ректороманоскопию (исследование всей прямой кишки с использованием ректоскопа).
Крайне важно провести дифференциальную диагностику бахромок с:
- геморроем;
- воспалительными заболеваниями перианальной зоны: анальными трещинами и парапроктитом;
- анальными полипами и злокачественными новообразованиями;
- остроконечными кондиломами, развивающимися из-за ВПЧ. Эти образования имеют сосочковую структуру и требуют назначения противовирусного лечения и удаления.
Удаление анальных бахромок
Консервативные методы не способны устранить кожные складки.
Поэтому наиболее действенными считаются хирургические методы удаления анальных бахромок:
- иссечение;
- радиоволновая хирургия с использованием аппарата Сургитрон.
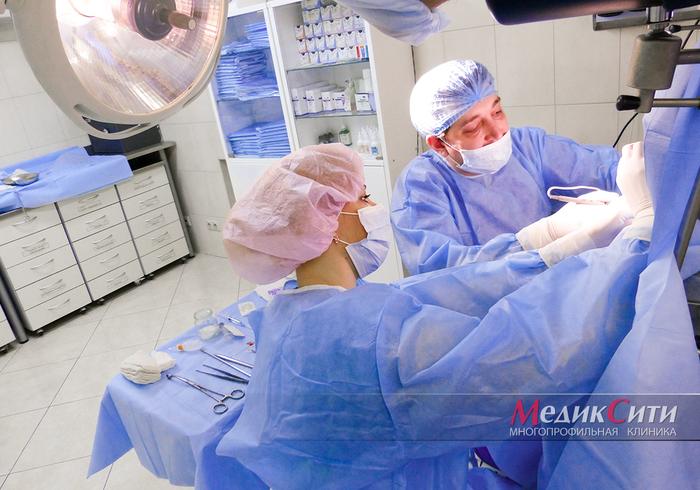
Процедура по иссечению анальных бахромок
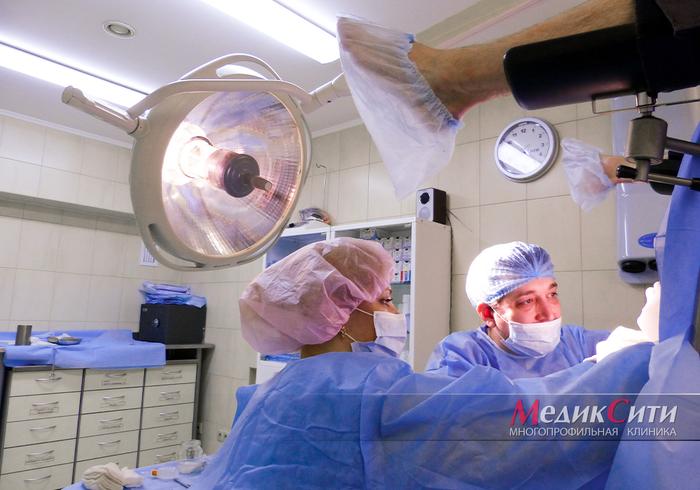
Процедура по иссечению анальных бахромок
Во время операции используются высокочастотные волны для обработки тканей. Данный метод подходит для чувствительных зон и занимает около 10-15 минут.
- лазерная коагуляция анальных бахромок;
- криодеструкция: использование жидкого азота для замораживания образований (эффективно для небольших образований и не требует анестезии).
Эти технологии успешно внедряются в клинике «МедикСити».
Выбор метода зависит от анатомических особенностей, размеров образований и предпочтений пациента. Наши проктологи подходят к каждому случаю индивидуально.
Операция по удалению анальных бахромок осуществляется амбулаторно под местной анестезией. Большинство пациентов не испытывают значительных болевых ощущений во время и после вмешательства.
Время проведения операции, как правило, не превышает 30 минут.
После процедуры занятия спортом рекомендуется ограничить как минимум на 14 дней.
