Вывих тазобедренного сустава у новорожденных, conhecido também como дисплазия тазобедренного сустава, требует своевременной диагностики и лечения. Важным этапом является проведение ультразвукового исследования для оценки состояния сустава. При подтверждении диагноза врач может рекомендовать консервативные методы, такие как использование специальных фиксирующих повязок (например, повязка Павлика), которые обеспечивают правильное положение бедра и способствуют его нормальному развитию.
В некоторых случаях, если консервативное лечение не дает результатов, может потребоваться хирургическое вмешательство. Важно, чтобы лечение проводилось под контролем ортопеда, так как ранняя диагностика и корректное лечение существенно улучшают прогноз и уменьшают риск возникновения осложнений в будущем.
Дисплазия и врожденный вывих бедра
Дисплазия и врожденный вывих бедра: причины возникновения, клинические проявления, методы диагностики и варианты лечения.
Общие сведения
Врожденный вывих бедра, также известный как дисплазия тазобедренного сустава, является одним из наиболее распространенных аномалий развития у новорожденных. Данное состояние может начинать развиваться уже в первые дни жизни и в большинстве случаев диагностируется на ранних стадиях. В начале болезни симптомы могут быть слабо выражены, однако, без соответствующего лечения, заболевание будет прогрессировать и в конечном итоге приведет к разрушению тазобедренного сустава.
Тазобедренный сустав соединяет бедренную кость и таз, образовывая многоосный сустав, который позволяет осуществлять движение в различных направлениях, включая вращение. При дисплазии тазобедренного сустава, если он развивается неправильно, подвижность может быть значительно ограничена или же полное движение становится невозможным.

При вывихе страдают все части сустава: вертлужная впадина, головка бедренной кости, мышцы, связки и капсула сустава, что мешает нормальному развитию тканей. Чаще всего это может затронуть один сустав, но двусторонние случаи встречаются в 20% наблюдений.
Врожденный вывих бедра является одной из самых распространенных и серьезных патологий опорно-двигательного аппарата у детей и подростков.
В России дисплазия тазобедренного сустава наблюдается в 50–200 случаях на 1000 новорожденных (5-20%), а врожденный вывих бедра – в 3-4 случаях на 1000 детей. Чаще всего эта проблема затрагивает девочек (80% всех случаев).
Причины возникновения врожденного вывиха бедра
Основной причиной развития врожденного вывиха бедра является дисплазия тазобедренного сустава — врожденная аномалия, создающая условия для вывиха. Хотя эти термины часто используются как синонимы, дисплазия сама по себе не является вывихом.

К факторам, способствующим возникновению вывиха, относятся недостаточное развитие вертлужной впадины и слабость связочного аппарата. Это приводит к тому, что тазобедренный сустав не может удерживать имеющиеся нагрузки, что в конечном итоге приводит к вывиху головки бедренной кости.
В процессе взаимодействия элементов сустава степень их недоразвития увеличивается, усугубляя смещение головки бедра.
Продолжительность существования вывиха прямо пропорциональна ухудшению прогноза состояния.
Нарушения формирования тазобедренного сустава могут возникать ещё во внутриутробном развитии. К факторам, способствующим этому, относятся: маловодие, инфекции, многоплодная беременность, тазовое предлежание, анемия у беременной, крупный плод и кесарево сечение. Если у одного из родителей есть подобные патологии, это также может послужить основанием для обследования ребенка.
Классификация заболевания
Согласно Международной классификации болезней 10-го пересмотра, выделяют следующие категории:
Q65.0 – односторонний врожденный вывих бедра;
Q65.1 – двусторонний врожденный вывих бедра.
Степень выраженности признаков зависит от формы болезни. Выделяются три степени врожденного вывиха бедра:
Предвывих – головка бедренной кости еще находится в вертлужной впадине, однако нормальное развитие сустава невозможно из-за дисплазии.
Подвывих – головка бедренной кости смещена, что затрудняет подвижность и дальнейшее нормальное формирование сустава.
Вывих – головка бедренной кости находится вне вертлужной впадины, порой с повреждением тканей сустава.
Симптоматика врожденного вывиха бедра
Своевременное распознавание симптомов дисплазии тазобедренного сустава и/или врожденного вывиха бедра крайне важно. К таким проявлениям относятся:
- асимметрия кожных складок – при укладывании ребенка на живот различна расположение подколенных, паховых и ягодичных складок;
- внешняя ротация ноги – стопа ребенка повернута наружу, особенно заметно во время сна;
- укорочение ноги – заметно при укладывании на спину с выпрямленными ногами;
- ограничение отведения ноги – при попытке отвода ноги возникает сопротивление;
- симптом «щелчка» – слышен при попытке привести бедро к животу.
При наличии хоть одного из этих признаков следует обратиться к специалисту для постановки диагноза и начала лечения.
Если врожденный вывих недооценивать, то к одному году может появиться хромота или «утиная» походка, особенно если патология двусторонняя.
Методы диагностики врожденного вывиха бедра
Для раннего выявления врожденного вывиха необходим осмотр ортопеда в первые дни жизни с обязательным УЗИ тазобедренных суставов, позволяющим уточнить анатомические соотношения суставных структур.
Контрольный осмотр следует провести на третьем месяце жизни или раньше при подозрении на патологию.
Рентгеновские снимки дают ценную информацию не ранее трех месяцев, так как на этом этапе эффективность лечения может снизиться. Для мониторинга состояния суставов во время терапии делаются контрольные рентгенограммы.
Компьютерная томография может детализировать структурные изменения в суставе.
Магнитно-резонансная томография назначается лишь в сложных случаях, требующих наркоза для детей.
К каким врачам обращаться
Поскольку симптомы могут быть неясными, посещение детского ортопеда в первый год жизни ребенка является обязательным.
Методы лечения врожденного вывиха бедра
Лечение назначается индивидуально и основывается на возрасте, весе и клинических данных. Обычно это комплексный и длительный процесс, занимающий от нескольких месяцев до года.
Главная задача консервативного лечения заключается в правильной фиксации головки бедренной кости в вертлужной впадине, чтобы обеспечить корректное формирование сустава впоследствии.
К основным методам лечения относятся:

- Широкое пеленание – использование двух пеленок между ногами для фиксации в сгибательном и отводящем положении, третья пеленка фиксирует ноги в нужном положении под углом 60-80°.
- Подушка (шина) Фрейка – специальные ортопедические устройства между ногами, фиксирующие их в отведенном положении под углом не менее 90°. Шина рекомендована детям до 1 года с предвывихом или подвывихом для нормального формирования сустава. При полном вывихе противопоказана.
- Мягкие стремена Павлика – наиболее щадящий и удобный вариант, используемый для вправления и фиксации сустава в оптимальном положении до полной зрелости.
- Жесткие гипсовые повязки применяются при высоком вывихе у маленьких детей и нелеченных подвывихах у детей 1-1,5 лет с приводящей контрактурой.
- Отводящие шины, такие как устройства Джона и Корну, предназначены для детей старше 1 года, оберегая от сведений ног при возможности самостоятельной ходьбы.
Помимо этого, необходимо проводить физиотерапию и массаж, если это требуется. Важно понимать, что в процессе лечения дисплазии у малыша может быть задержка в освоении умения ходить. Родителям рекомендуется не спешить в этом вопросе.
Лучшее время для начала консервативного лечения — первые дни жизни. Если патология была обнаружена позже, в 1-2 года или при явном вывихе, эффективность бандажа значительно снижается, поэтому в большинстве случаев рекомендовано хирургическое вмешательство.
Врожденный вывих бедра у детей
Хирургическое вмешательство рекомендуется для детей старше 12-24 месяцев в ситуации, когда консервативное лечение оказывается неэффективным или если врач считает его бесперспективным, а также при полном вывихе бедра. После операции ребенку необходимо носить отводящие ортезы, иногда в течение длительного времени — до 12 месяцев.
Важно отметить, что врожденный вывих бедра отличается от обычной травмы и представляет собой результат недостаточного формирования тазобедренного сустава.
В некоторых случаях проблему удается решить с помощью закрытого вправления вывиха. Этот метод наиболее эффективен для детей младше 24 месяцев, однако он не исключает необходимость дальнейшего ношения ортезов или хирургического вмешательства. Без устранения дисплазии тазобедренного сустава проблема может возобновляться. Эффективность закрытого вправления с возрастом снижается, и после 5 лет его применение становится нецелесообразным.
Необходимо осознавать, что несвоевременное лечение дисплазий, вывихов и подвывихов бедра может привести к хромоте или инвалидности. В запущенных случаях цель лечения может свестись лишь к уменьшению болевого синдрома и восстановлению способности опираться на ногу.
Если дисплазия не будет вовремя устранена, у ребенка могут возникнуть серьезные проблемы, такие как остеохондроз, сколиоз, нарушения осанки, коксартроз, плоскостопие, укорочение одной ноги, неоартроз, асептический некроз головки бедренной кости и инвалидность.
Рецидивы вывихов и подвывихов бедра часто возникают из-за преждевременного прекращения скелетного вытяжения и излишних нагрузок на поврежденную конечность, что может привести к серьезным последствиям, угрожающим статико-динамической функции конечности и требующим продолжительного и сложного восстановительного лечения. Эндопротезирование тазобедренного сустава — это успешное решение таких проблем, но оно возможно только для взрослых пациентов с уже завершившимся развитием скелета.
Профилактика врожденного вывиха бедра
Необходимо регулярное ортопедическое обследование новорожденных. Связывать ребенка в пеленки слишком туго, насильно выпрямлять ножки или преждевременно ставить его на ноги нельзя.
Головка бедра состоит из хряща. Ядро окостенения внутри головки постепенно увеличивается и делает ее более устойчивой к нагрузкам. Если ядра окостенения нет или оно развивается с задержкой, любое давление, оказываемое на бедро, может привести к его деформации, что в свою очередь может спровоцировать подвывих и затем вывих. Поэтому, если ядро окостенения не формируется должным образом, любые осевые нагрузки, такие как стояние или ходьба, строго запрещены.
На развитие ядер окостенения существенно влияет физическая активность. Рекомендуется заниматься с ребенком специальной гимнастикой сразу после его рождения, что будет простым статическим упражнением, когда находимся на спине, а мама разводит его ручки и ножки. «Динамическую гимнастику», предполагающую резкие движения и вращения, не рекомендуется проводить. С 2,5 месяцев полезно посещение бассейна.
Своевременное лечение может полностью устранить врожденный вывих бедра или предотвратить его развитие при раннем выявлении дисплазии. После достижения 3-4 месяцев жизни прогноз по успешному консервативному лечению снижается, и курс терапии значительно удлиняется.
Симптомы
Симптоматика данной патологии может быть характерной, однако, учитывая, что суставы укрыты мышечными и кожными слоями, диагноз зачастую устанавливается по косвенным признакам.
Врожденный вывих бедра можно заметить по следующим признакам:
- Уникальный щелчок. Врачи всегда проверяют ноги младенцев, сгибая и разгибая их для выявления дисплазии тазобедренного сустава. Укладывая малыша на спину и сгибая обе ножки, можно услышать щелчок, указывающий на вправление вывихнутого бедра.
- Неверный угол разведения ног. Ребенка укладывают на спину, ноги разводят в стороны. Если угол составляет менее 90°, это свидетельствует о врожденном вывихе бедра.
- Укорочение одной из ног. Если вытянуть ноги, можно заметить, что одна из них короче другой. Одно колено окажется выше другого, что может быть признаком повреждения сустава.
- Вывернутая стопа. Пострадавшая стопа может быть вывернута наружу, что легко заметить, когда ребенок расслаблен.
- Хромота. Дети, которые уже начали ходить, могут заметно хромать и передвигаться, как уточки.
- Ассиметричные кожные складки на нижней части тела также могут быть заметны и являются явным признаком дисплазии.
На ранних стадиях врожденный вывих бедра поддается легкому лечению, однако без вмешательства патология может привести к сильным болям.
Причины возникновения врожденного вывиха бедра до конца не изучены. Тем не менее, существуют некоторые факторы, влияющие на развитие этой патологии:
- гормон релаксин, вырабатываемый женским организмом, может привести к чрезмерному размягчению тканей;
- если таз плода принимает одно и то же положение на длительное время, сустав под давлением начинает деформироваться;
- недостаток околоплодной жидкости ограничивает движения плода, что также может стать причиной врожденного вывиха бедра;
- сильный токсикоз влияет на развитие плода;
- в случае, если малыш весит более 4 кг, родовая деятельность может привести к повреждению сустава при выходе из родовых путей;
- у молодых мам в возрасте до 20 лет уровень релаксина значительно выше, что может увеличивать риск размягчения тканей и как следствие — образование патологии;
- инфекции, передающиеся плоду, также могут способствовать возникновению симптомов врожденного вывиха бедра;
- поздняя беременность, особенно после 35 лет, может вызвать развитие патологии, так как могут проявляться хронические заболевания и ухудшаться кровообращение, что плохо сказывается на формировании плода.
К сожалению, несмотря на внимательность врачей, к 5-6 годам признаки врожденного вывиха бедра наблюдаются у значительной части детей.
Осложнения
Для диагностики врожденного вывиха бедра детский ортопед осуществляет осмотр с интервалами в 1-2 месяца, чтобы выявить проблему на ранней стадии. Если не предпринимать меры, к 4-5 годам ребенок может начать сильно хромать и испытывать боль. В дальнейшем, через 10-20 лет, может развиться артроз тазобедренного сустава, приводящий к значительному снижению мобильности, что в итоге может привести к инвалидности.
Также у таких детей могут наблюдаться:
- сколиоз;
- остеохондроз;
- различие длины ног;
- плоскостопие;
- кривая осанка.
Некорректно функционирующий сустав создает значительную нагрузку на позвоночник, что вызывает указанные осложнения. Лечение врожденного вывиха бедра после появления осложнений требует много усилий и финансовых затрат.
Когда следует обратиться к врачу?
Многолетний опыт врача показывает, что успех в лечении врожденного вывиха бедра во многом зависит от быстроты реакций родителей и врачей. Чем раньше начинаются консервативные методы или хирургическое вмешательство, тем меньше будет последствий для ребенка.
Лечение
Лечение врожденного вывиха бедра начинается еще до рождения и продолжается после появления на свет. Именно поэтому детей щ плотно пеленают и тщательно проверяют каждые несколько недель.
Диагностика данного вывиха должна проводиться сразу после появления ребенка, хотя это не всегда происходит. После роддома малыша могут не раз осмотреть детский ортопед, и если болезнь не была выявлена, могут возникнуть боли и аномальная походка.
При выявлении аномалий родители должны немедленно обратиться к детскому ортопеду. Лечение требуется начинать как можно скорее, так как это существенно увеличит шансы избежать операции и осложнений.
Лечение врожденного вывиха бедра может проводиться без хирургического вмешательства. Если вывих не достиг серьезной степени, ребенку может быть наложена шина, фиксирующая ноги в правильном положении, что будет способствовать нормальному развитию сустава.
Оперативное вмешательство назначается детям до 5 лет. С увеличением возраста эффективность лечения снижается. Во время операции будет произведено углубление вертлужной впадины.
Дисплазия и врожденный вывих бедра у детей
При наличии врожденного вывиха бедра рекомендуется незамедлительное лечение. Ортопед может назначить гимнастические процедуры и объяснить, как правильно пеленать малыша, подобные меры могут быть эффективны только для новорожденных.
Причины дисплазии и врожденного вывиха бедра
Дисплазия или врожденный вывих бедра могут быть вызваны различными факторами. Одна из главных причин аномалий в тазобедренном суставе заключается в генетических нарушениях, препятствующих нормальному развитию костной или соединительной ткани.
В этот список входит синдром Дауна (часто сопровождается другими ортопедическими заболеваниями), синдром Элерса — Данло (характеризуется дефектами соединительной ткани) и несовершенный остеогенез (или синдром хрупких костей). Эти заболевания могут передаваться наследственно, если в семье были аналогичные случаи, родителям следует сообщить об этом врачу.
Однако аномалии в развитии ТБС могут возникать и независимо от генетических патологий. Важной причиной считается нефизиологичное положение плода в материнской утробе. Например, длительное пребывание в тазовом предлежании могло способствовать недоразвитию или деформации тазобедренного сустава.
Травмы, которые может получить ребёнок во время родов, нередко становятся причиной аномалий. Особенно это случается, если ребёнок находится в тазовом предлежании или его масса превышает 4 кг. Исследования показывают, что повреждения тазобедренного сустава встречаются чаще у детей, рождающихся от первородящих матерей.
Это может быть объяснено более узким тазом у первородящих женщин, а также меньшей эластичностью связок, которые не так хорошо расслабляются в процессе родов. Другим фактором, способствующим развитию аномалий ТБС, могут быть гормональные изменения в организме беременной женщины. Во время беременности уровень некоторых гормонов меняется, чтобы расслабить связки и подготовить таз к родам. Однако в редких случаях подобные изменения могут негативно повлиять на формирование тазобедренных суставов у плода.
- асимметричное распределение складок кожи на ягодицах и бёдрах;
- ограниченная подвижность сустава;
- щелчки в суставе во время движений, например при массаже или смене подгузника;
- разная длина ног;
- неестественное положение ноги: на стороне поражённого сустава нога может быть направлена наружу;
- беспокойство или плач, если дисплазия вызывает болевые ощущения.
Без своевременной коррекции в раннем возрасте это состояние может ухудшиться, что в дальнейшем приведёт к ограничению подвижности сустава и болевым ощущениям.
Когда ребёнку исполняется 1–1,5 года, родители могут заметить у него хромоту. В некоторых случаях движения могут быть болезненными, и это может стать причиной задержки начала ходьбы.
У старших детей могут возникать жалобы на боли в ногах как при ходьбе, так и в покое. Симптомы дисплазии могут варьироваться от лёгкого дискомфорта до серьёзного ограничения подвижности или инвалидности.
Каждый из вышеописанных признаков является основанием для незамедлительного обращения к врачу. Ранняя диагностика и лечение увеличивают шансы на успешное устранение дефекта и минимизацию потенциальных последствий дисплазии.
Формирование дисплазии тазобедренного сустава и врождённого вывиха бедра
Проблемы с дисплазией ТБС и врождённым вывихом бедра обычно начинают развиваться ещё во время беременности. Часто аномалии возникают под воздействием ряда факторов, включая генетическую предрасположенность, нехватку пространства в утробе (например, при многоплодной беременности или маловодии), гормональные изменения и другие обстоятельства.
Эти факторы могут приводить к неправильному развитию вертлужной впадины или головки бедра. Вместо нормальной округлой формы впадина может быть плоской, а головка — недоразвита или с костными наростами. Все эти изменения негативно сказываются на соединении костей, в результате чего сустав может функционировать некорректно. В тяжёлых случаях наблюдается полный или частичный выход головки бедра из вертлужной впадины.
Несбалансированность сустава и неправильное распределение нагрузки на окружающие ткани ведут к избыточному трению, что с течением времени может вызвать ускоренный износ хрящевой и костной ткани, а также развитие дегенеративных и воспалительных процессов.
Осложнения
После вправления вывиха может развиться асептический некроз головки бедра, что означает отмирание костной ткани.
При несвоевременном лечении вывиха могут появиться необратимые изменения в ТБС, что потребует операции по эндопротезированию — диспластического остеоартроза, который затрагивает хрящевые ткани, костные структуры и окружающие мягкие ткани, возникшие на фоне нарушений в развитии как внутриутробно, так и после рождения.
Диагностика
Для диагностики вывиха тазобедренного сустава у детей применяются различные инструментальные методы:
- УЗИ. Является базовым методом диагностики для детей до шести месяцев. По его результатам можно принимать решение о лечении. УЗИ позволяет выявить диагноз и следить за развитием сустава.
- Доплерография. Это модификация УЗИ, которая позволяет оценить кровообращение в поражённом суставе. Используется для выявления аномалий кровотока, которые могут привести к дистрофическим изменениям головки бедра.
- Рентгенография. Применяется у некоторых детей с трёх месяцев. Этот метод становится основным после полугода. Позволяет определить наличие вывиха и степень тяжести состояния.
- КТ и МРТ. Применяются для диагностики вывиха у старших детей, но могут быть полезны и для более молодых пациентов в случае недостаточности данных УЗИ или рентгенографии.
Артроскопия практически не применяется — её назначают детям не ранее 8–10 лет и только в случаях, когда результаты могут повлиять на стратегию лечения.
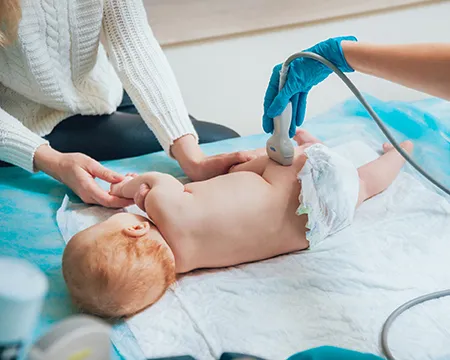
Методы лечения врождённого вывиха бедра у детей
Если у ребёнка установлен диагноз «врождённый вывих бедра», терапия будет направлена на достижение стабильного состояния тазобедренного сустава. Это подразумевает правильное соприкосновение суставных поверхностей головки бедренной кости и вертлужной впадины, что крайне важно для дальнейшего развития ТБС. Время диагностики имеет первостепенное значение: чем раньше будет выявлен вывих, тем быстрее можно будет достичь положительных результатов с использованием менее инвазивных методов лечения.
Дети младше шести месяцев
Для коррекции состояния у детей до шести месяцев используются специальные устройства, фиксирующие нижние конечности в нужном положении с отведением, но при этом позволяя активно двигаться. Это содействует правильному расположению головки бедренной кости в вертлужной впадине, создавая оптимальные условия для нормального формирования сустава. Одними из современных решений являются отводящие ортезы (например, стремена Павлика). Продолжительность такого лечения варьируется от трёх до шести месяцев.

Следует подчеркнуть, что даже до осмотра ортопеда и подтверждения дисплазии ТБС полезно применять широкий способ пеленания, который помогает малышу адаптироваться к активным движениям, включая отведение бедра.
Не рекомендуется проводить лечебную гимнастику у детей с признаками дисплазии, так как вращательные движения в области ТБС могут привести к растяжению капсулы сустава и усугубить заболевание.
Дети старше шести месяцев
Если дисплазия диагностируется у детей старше полугода, применяется метод закрытой репозиции сустава. Эта процедура выполняется в операционном зале под общим наркозом.
После вправления головки бедренной кости ребёнку накладывается специальная гипсовая повязка, которую необходимо носить в течение четырёх–шести месяцев. В процессе лечения специалисты проводят регулярный контроль состояния сустава и, при необходимости, меняют повязку.
С того времени, как ребенку исполнится два года, возможно проведение более сложной хирургической операции — открытой репозиции сустава.
При отсутствии своевременного и адекватного лечения существует высокий риск инвалидизации ребёнка, в том числе развития серьёзного осложнения дисплазии ТБС — аваскулярного некроза головки бедренной кости. В наиболее тяжёлых случаях это может потребовать замены поражённого сустава на протез.
Регулярные профилактические осмотры помогают в своевременном выявлении патологий и назначении необходимого лечения. Совместная работа родителей и специалистов — залог достижения желаемых результатов и поддержания здоровья ребёнка.
- Жердев, К. В. Диагностика и лечение врождённого вывиха бедра : учеб. пособие / К. В. Жердев, О. Б. Челпаченко, С. П. Яцык ; Национальный мед. исслед. центр здоровья детей.
- Педиатрия по Нельсону : в 4 т. Т. ІV / под ред. Р. М. Клигмана, Дж. У. Сент-Джима ІІІ, Н. Дж. Блума, Р. С. Таскера [и др.] ; пер. с англ. под ред. Д. О. Иванова, С. А. Сайганова, И. Ю. Мельниковой, В. П. Новиковой. — М.
- О порядке проведения профилактических медицинских осмотров несовершеннолетних : приказ Минздрава РФ от 10 августа 2017 г. № 514н.
