Для консультации ревматолога обычно необходимы общие анализы крови, такие как общий анализ крови и биохимический анализ, которые помогают оценить уровень воспаления и функцию внутренних органов. Также часто назначаются специфические анализы на аутоантитела, такие как ревматоидный фактор и анти-ЦЦП, чтобы распознать ревматические заболевания.
Кроме того, врач может рекомендовать анализы на уровень С-реактивного белка и дополнительные тесты, например, противоспецифические антитела, в зависимости от клинической картины и подозреваемого диагноза. Все эти исследования помогут составить полное представление о состоянии пациента и определить дальнейшую тактику лечения.
Подготовка к визиту к ревматологу
О рекомендациях делится наш ревматолог Юлия Сергеевна Филатова:
«К рекомендациям ревматолога обычно приходят по направлению от терапевтов, которые также предоставляют необходимый список анализов и обследований.
Если же вы хотите самостоятельно проконсультироваться с ревматологом, вам следует пройти следующий минимальный набор исследований:
- общий анализ крови (СОЭ)
- С-реактивный белок
- ревматоидный фактор
- уровень мочевой кислоты
- АСТ и АЛТ
Важно понимать! Срок давности анализов не должен превышать 2-х недель.
Не спешите делать МРТ всех болезненных суставов! Можно обойтись УЗИ, желательно обоих коленных и плечевых суставов и так далее.
Рентгенография суставов на начальной стадии заболеваний не дает много информации. Но если у вас уже есть снимки, обязательно принесите пленки или диски. Бумажные распечатки не позволят детально оценить и правильно интерпретировать изображение. Несмотря на выводы заключения, ревматолог обязательно просматривает снимки сам!»
О ревматологии

- Обследование ревматологического профиля
- Терапия артритов
- Терапия артрозов
- Лечение болезни Бехтерева
- Помощь при болезни Рейно
- Лечение синдрома Рейтера
- Поддержка при синдроме Шёгрена
- Терапия васкулитов
- Лечение дерматомиозитов
- Лечение красной волчанки
- Поддержка при остеоартрозе (остеоартрите)
- Терапия остеопении
- Лечение остеопороза
- Терапия подагры
- Лечение полимиозита
- Поддержка при ревматизме
- Лечение системной склеродермии
- Диагностика псориатического артрита
- Лечение бурситов
Ревматология — это область медицины, занимающаяся изучением ревматических состояний, в частности, заболеваний костно-мышечной системы. Ревматология охватывает более 100 разных патологий, связанных с поражением позвоночника, суставов, мышц и сосудов. Одновременно ревматологи анализируют системные заболевания, затрагивающие не только опорно-двигательный аппарат, но и внутренние органы.
Ревматология в МедикСити

Ревматология в МедикСити
Ревматология в МедикСити
«Воспалительные боли в спине, усугубляющиеся под воздействием погоды, не такие безобидные, как может показаться. Часто это может быть первым знаком ревматического заболевания, и если не обратиться за помощью к опытному ревматологу, это может привести к инвалидизации. Особая притягательность заболеваний заключается в их часто нехарактерном проявлении, которое может замаскироваться под другие физиологические нарушения, что затрудняет выявление болезни на ранних стадиях.
По данным Европейской антиревматической лиги, каждый четвертый житель Европы страдает от ревматологических недугов. В России заболевания зарегистрированы более чем у 400000 человек. Эти недуги затрагивают людей всех возрастов, но они чаще встречаются у женщин (60% женщин против 40% мужчин). Подагра и болезнь Бехтерева чаще наблюдаются у мужчин, тогда как ревматоидный артрит и системная красная волчанка — у женщин.
Чаще всего человека беспокоят боли и скованность суставов. В более тяжелых формах заболеваний пациенты могут потерять возможность выполнять даже простейшие действия — встать с кровати, одеться, завязать шнурки, спуститься по лестнице. Суставы могут менять форму, наблюдаться деформации и отеки. Однако поражению поддаются не только суставы, но и другие органы и ткани. Только ревматолог способен объединить все симптомы и поставить правильный диагноз.
Существует ошибочное мнение, что консультация ревматолога необходима только в пожилом возрасте. На самом деле, ревматические заболевания могут затрагивать и молодых людей, а даже детей (существует специальность — детский ревматолог). Например, так называемый «ревматизм» в основном является детским заболеванием, осложняющим течение обычной стрептококковой ангины, когда через 2 недели после ангины начинаются первые проявления ревматизма. У пациента возникают общая слабость, повышенная температура, суставные боли, сыпь на коже. Иногда болезнь может протекать и вовсе без ярко выраженных симптомов (небольшая слабость, легкая температура), а серьёзные проблемы с суставами (артриты) или признаки поражений сердца (ревматический порок сердца) могут появиться лишь позже.

Рентген в МедикСити
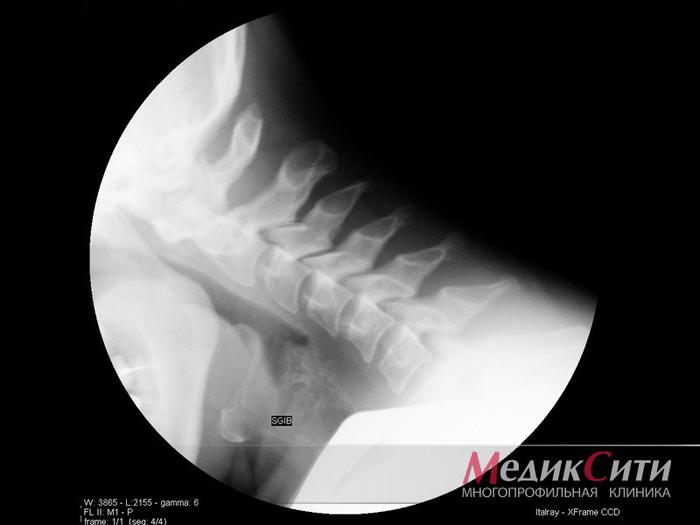
Рентген шейного отдела позвоночника в МедикСити
Наши специалисты помогут вам
Гринчик Денис Геннадьевич Заместитель главного врача, ревматолог, кардиолог
Мочевая кислота
Мочевая кислота является финальным продуктом распада пуринов — органических соединений, входящих в состав нуклеиновых кислот и других активных веществ. Повышение уровня мочевой кислоты может наблюдаться при ряде ревматических и метаболических заболеваний, таких как подагра, что приводит к образованию кристаллов уратов в хрящах, суставах и почках.
Обратите внимание! Увеличение уровня мочевой кислоты не всегда свидетельствует о наличии патологии и может происходить при избыточном потреблении высокопуриновых продуктов, активных физических нагрузках или строгой диете. Только врач может корректно интерпретировать результаты анализов и поставить диагноз.
Анализ на антинуклеарные антитела
Антинуклеарные антитела (ANA, АНА) — это специфические иммуноглобулины, связывающиеся с компонентами клеточных ядер собственного организма. Их можно обнаружить в плазме крови при системной красной волчанке, склеродермии, дерматомиозите, узелковом периартрите, ревматоидном артрите и других ревматических и неревматических заболеваниях. Редкие случаи выявления антител у здоровых людей, как правило, являются незначительными, и анализ указывает на отсутствие заболеваний.
Интерпретация результатов зависит от метода диагностики. Например, при использовании метода ИФА результат ниже 0,9 считается отрицательным, а при количественном анализе РНИФ нормой считается титр антител 1:160 и ниже.
Ревматоидный фактор
Ревматоидный фактор — это иммуноглобулины класса М (IgM), которые представляют собой антитела к собственным клеткам и ошибочно принимают их за чуждые. Этот показатель используется для оценки воспалительных процессов и аутоиммунной активности при ревматических заболеваниях, особенно при ревматоидном артрите и болезни Шегрена. Однако он также может указать на наличие других болезней, например, хронических инфекций,فيروسных и паразитарных заболеваний, патологии легких, печени или почек.
В норме ревматоидный фактор не должен превышать 14 МЕ/мл, но для точной диагностики необходимо оценивать результат вместе с клинической картиной, историей болезни и данными других исследований. Например, высокий уровень ревматоидного фактора может указывать на ревматоидный артрит при наличии воспалительных симптомов суставов. Но даже отрицательный тест не исключает наличие ревматической патологии у пациента.
С другой стороны, положительный результат может встречаться как у здоровых людей, так и у пациентов с заболеваниями, не связанными с ревматоидным артритом или синдромом Шегрена, такими как эндокардит, системная красная волчанка, туберкулез, саркоидоз, вирусные инфекции и другие соматические расстройства.
Анализ на антитела к циклическому цитруллинсодержащему пептиду (АЦЦП)
Анализ на АЦЦП является одним из наиболее информативных тестов для ранней диагностики ревматоидного артрита. Антитела к циклическому цитруллинсодержащему пептиду, преимущественно класса IgG, могут быть найдены в крови уже на ранних стадиях болезни (в среднем за 1–2 года до появления первых симптомов).
В ревматологии тест на АЦЦП назначается для раннего выявления ревматоидного артрита, а также для диагностики серонегативных форм заболевания при негативном тесте на ревматоидный фактор, дифференциальной диагностики заболеваний, сопровождающихся суставной симптоматикой, и оценки риска сустава у пациентов с ранним ревматоидным артритом.
Референсные значения (норма) анализа составляют 0–17 Ед/мл. Повышенный уровень АЦЦП может свидетельствовать о следующих заболеваниях:
- ревматоидный артрит;
- ювенильный идиопатический артрит;
- системная красная волчанка, склеродермия, синдром Шегрена и др. коллагенозы;
- системный васкулит;
- аутоиммунный тиреоидит.
Уровень C-реактивного белка
С-реактивный белок: его значение и диагностическая ценность
С-реактивный белок (СРБ) представляет собой гликопротеин, который вырабатывается в ответ на острое воспаление. В организме здорового человека СРБ или отсутствует вовсе, или его концентрация минимальна. Он синтезируется в основном в печени при воздействии инфекционных агентов, травмах и системных заболеваниях соединительной ткани.
С-реактивный белок инициирует иммунный ответ в организме, стимулируя защитные механизмы, и его уровень тесно связан с активностью заболеваний и стадией воспалительных процессов. То есть, чем более выражено воспаление (инфекционного или аутоиммунного характера) и шире зона повреждения тканей в случае некроза или травмы, тем выше концентрация этого белка.
Показатель С-реактивного белка сам по себе не способен на 100% определить диагноз или тип патологии, однако он подтверждает наличие активного воспаления или повреждения тканей. Для точной интерпретации результатов анализа необходимо учитывать клиническую картину и данные других лабораторных и инструментальных исследований.
Обычно уровень С-реактивного белка не превышает 0–5 мг/л. Если он превышает 10 мг/л, это указывает на необходимость дополнительных обследований для выявления инфекционных и воспалительных заболеваний. При вирусных инфекциях, хронических заболеваниях с малой активностью и некоторых системных ревматических патологиях уровень СРБ может составлять 10–30 мг/л, в то время как при бактериальных инфекциях, обострении хронических воспалительных заболеваний, таких как ревматоидный артрит, или же при значительных повреждениях тканей наблюдаются показатели от 40 до 100 мг/л.
Какие дополнительные исследования может назначить ревматолог после осмотра пациента?
Для первичной диагностики указанных выше анализов может быть достаточно, однако на основе результатов осмотра и имеющихся анализов ревматолог может рекомендовать дополнительные исследования, такие как ЦИК, антитела к одно- и двуспиральной ДНК, АСЛ-О, антитела к ядерным антигенам и компоненты системы комплемента.
Также полезные данные при заболеваниях соединительной ткани могут быть получены с помощью инструментальных исследований. Например, рентгенография костей и суставов позволит выявить наличие остеопороза, сужение суставных щелей, эрозию или асептические некрозы суставных поверхностей, а также дегенеративные изменения костной ткани. Ультразвуковые исследования, МРТ и КТ могут помочь в диагностике заболеваний внутренних органов и оценке характера и степени патологических изменений.
В зависимости от жалоб пациента и клинической ситуации ревматолог может направить на консультации к иммунологу, кардиологу, ортопеду, дерматологу и другим специалистам с соответствующей специализацией.
Что позволяет узнать ревматологический скрининг?
Лабораторный профиль помогает выявить наличие хронического воспалительного процесса и определить его причины: аутоиммунные реакции, нарушение обмена веществ, постинфекционные иммунные расстройства. Это особенно ценно в ситуациях с неясной клинической картиной, когда симптомы могут указывать на различные заболевания. Комплексный анализ помогает установить такие патологии, как:
- ревматизм;
- ревматоидный артрит;
- системная красная волчанка;
- склеродермия;
- дерматомиозит и полимиозит;
- системный васкулит;
- синдром Шегрена;
- анкилозирующий спондилит и другие.
Интерпретация результатов такого комплексного анализа — задача квалифицированного врача-ревматолога. Он сопоставляет лабораторные данные с жалобами пациента, историей болезни и результатами инструментальных обследований для постановки точного диагноза. На основе ревматологического скрининга оценивается активность патологического процесса, состояние иммунной системы и возможные осложнения со стороны органов. Это способствует индивидуальному выбору терапии, направленной на эффективное управление заболеванием.
