КТ-картина образования мягких тканей левого коленного сустава с реакцией надкостницы обычно указывает на наличие воспалительного или опухолевого процесса. Это может быть связано с травмой, инфекцией или новообразованием, которое затрагивает мягкие ткани и вызывает реакцию в окружающих структурах, включая надкостницу.
Такое образование требует внимательного анализа и, возможно, дальнейших исследований, чтобы уточнить природу изменений и исключить злокачественные процессы. Консультация с ортопедом или онкологом может помочь в диагностике и выборе адекватного лечения.
- Определение кт картины: речь идет о компьютерной томографии, позволяющей получить детальные изображения мягких тканей.
- Образование мягких тканей: может означать наличие опухоли, кисты или воспалительного процесса в области коленного сустава.
- Левый коленный сустав: указание на локализацию проблемы, что важно для диагностики и лечения.
- Реакция надкостницы: может свидетельствовать о воспалительном процессе или патологии, связанной с окружающими структурами.
- Возможные заболевания: остеосаркома, хондросаркома, воспалительные процессы или травмы.
- Необходимость дальнейших исследований: для уточнения диагноза может потребоваться МРТ или биопсия.
- Значение своевременной диагностики: раннее выявление патологий важно для эффективного лечения и улучшения прогноза.
КТ коленного сустава: что показывает и как сделать?
Основной задачей томографии является отображение тканей сустава и выявление структурных изменений. В зависимости от диагноза, установленного по результатам КТ коленных суставов, будет предложена соответствующая терапия. Часто в заключении врача упоминаются артрит, артроз, новообразования или повреждения конечности, гематомы, вывихи и различные воспалительные процессы. Компьютерная томография является одним из наиболее безопасных методов обследования и доступна в любом диагностическом центре.
Боли в коленном суставе или в мягких тканях вокруг него
Данный симптом служит основанием для направления пациента на процедуру компьютерной томографии. Если имеется дискомфорт в области коленного сустава, КТ помогает детально изучить все изменения и выяснить источник неприятных ощущений. Часто болевые ощущения могут быть связаны с травмами или воспалительными процессами.
Травматические повреждения любой сложности
Повреждения могут варьироваться по степени серьезности. К числу травм относятся ушибы коленного сустава, образование гематом, повреждения менисков, разрывы связок, переломы надколенника и вывихи. Для точной диагностики недостаточно просто осмотра пострадавшей конечности врачом. Необходимо тщательно проанализировать снимки, полученные в результате обследования, после чего будет поставлен диагноз и назначено лечение, а при необходимости – операция.
При подозрении на переломы
Диагностировать переломы достаточно трудно, поскольку часто они совпадают с проявлениями разрыва связки. В обоих случаях больной не может удержать ногу в выпрямленном состоянии, испытывает боли при прикосновении к ноге, а сама травма сопровождается появлением кровоподтеков и гематом.
При подозрении на вывихи в коленном суставе или смещение надколенника
Вывихи и смещения надколенников относятся к числу травматических повреждений. Установить диагноз смещения возможно только с помощью компьютерной томографии (КТ) коленного сустава, так как при пальпации можно лишь приблизительно оценить степень и направление вывиха. Для более точного анализа зачастую выполняется КТ обоих коленных суставов.
Для диагностики жидкости внутри сустава
Это заболевание иначе называется синовитом, развивается зачастую вследствие травм. Но причиной могут быть аллергия, гемофилия, инфекция или артрит. Основной отличительный признак при синовите – существенное увеличение колена в размерах. Определить наличие избыточной жидкости поможет КТ, и если процедура подтвердит синовит, то в полость сустава будет введен специальный шприц с тонкой иглой, а лишняя жидкость – удалена. После этого в сустав могут вводиться антибиотики, в зависимости от подозрений на инфицирование.
Какой врач назначает данную процедуру?
Как правило, при выявлении заболеваний коленного сустава назначается компьютерная томография ортопедом-травматологом. Этот врач по итогам процедуры и заключению радиолога поставит диагноз и будет заниматься дальнейшим лечением пациента с больным коленом.
Подготовка к процедуре не требуется, если не запланировано КТ с контрастом. В противном случае, необходимо воздержаться от приема пищи за 6 часов до начала исследования. По прибытии в медицинское учреждение пациенту предстоит переодеться в специальную одежду и убрать все предметы и аксессуары с металлическими частями, что позволит получить более точные результаты томографии.
Что означает кт картина образование мягких тканей левого коленного сустава с реакцией надкостницы
а) Определения:
1. Синонимы: • Диффузная синовиальная липома • Ворсинчатая липоматозная пролиферация синовиальной мембраны
2. Определение: • Инфильтрация жировой тканью синовиальной оболочки и подсиновиальной ткани с формированием листовидных объемных образований
б) Визуализация:
1. Общая информация: • Наилучший диагностический признак: о Внутрисуставные образования в виде листьев, обладающие жировой интенсивностью сигнала на всех МР-методах • Местоположение: о Внутри сустава, редко в структуре суставной капсулы или влагалища сухожилий о Обычно встречаются в коленном суставе, особенно в области надколенников о Могут наблюдаться с обеих сторон (односторонние — в 94% случаев) • Размеры: варьируются от небольших до крупных • Морфология: о Постепенное увеличение тонких листовидных элементов с образованием округлых объемных структур
 (Слева) МРТ, PD-ВИ в режиме подавления сигнала от жира, сагиттальный срез: определяются крупные листовидные разрастания, берущие начало от предбедренной жировой клетчатки. Эти разрастания распространяются в наднадколенниковую сумку и имеют интенсивность сигнала, идентичную таковой от подкожной жировой клетчатки. (Справа) МРТ Т2ВИ в режиме подавления сигнала от жира, сагиттальный срез у того же пациента: отмечается, что листовидные разрастания имеют низкую интенсивность сигнала вследствие режима жироподавления.
(Слева) МРТ, PD-ВИ в режиме подавления сигнала от жира, сагиттальный срез: определяются крупные листовидные разрастания, берущие начало от предбедренной жировой клетчатки. Эти разрастания распространяются в наднадколенниковую сумку и имеют интенсивность сигнала, идентичную таковой от подкожной жировой клетчатки. (Справа) МРТ Т2ВИ в режиме подавления сигнала от жира, сагиттальный срез у того же пациента: отмечается, что листовидные разрастания имеют низкую интенсивность сигнала вследствие режима жироподавления.
Жировые листовидные компоненты выделяются на фоне гиперинтенсивного сигнала от выраженного суставного выпота. (Слева) МРТ Т1ВИ, сагиттальный срез: визуализируется древовидная липома, локализованная в наднадколенниковной сумке.
(Слева) МРТ Т1ВИ, сагиттальный срез: визуализируется древовидная липома, локализованная в наднадколенниковной сумке.
Контуры объемного образования с дольчатой структурой, находящегося в наднадколенниковой сумке, отчетливо выделяются на фоне гипоинтенсивного выпота. (Справа) МРТ Т2ВИ с режимом подавления сигнала от жира, сагиттальный срез: у этого пациента наблюдается подавление сигнала от объемного образования, расположенного в той же области. Выпот имеет характерную высокую интенсивность сигнала.
Обратите внимание на то, что дольки образования могут быть округлены и не иметь исключительно листовидную конфигурацию.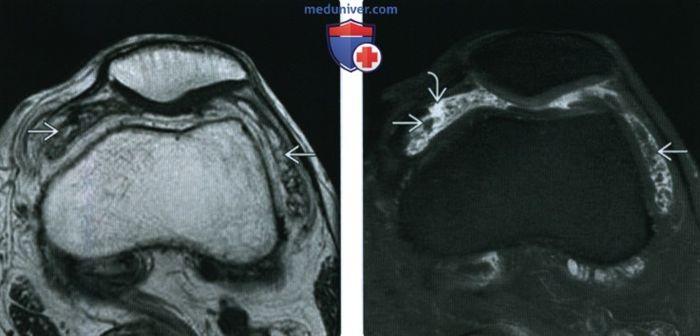
В коленном суставе наблюдаются многочисленные гиперинтенсивные жировые отложения. Растяжение суставной полости отсутствует, окружающие костные структуры находятся в обычном состоянии. (Справа) MPT Т2ВИ в режиме подавления жирового сигнала, аксиальный срез: у того же пациента видно, что жировые листовидные элементы в синовиальной оболочке имеют низкую интенсивность сигнала при подавлении жира. Сустав содержит нормальное количество гиперинтенсивной синовиальной жидкости. Обратите внимание на малые размеры листовидных структур.
2. Рентгенография: • Растяжение суставной полости ± видимый элемент с жировой плотностью
3. КТ при древовидной липоме коленного сустава: • Объемные образования жировой плотности в синовиальной оболочке • Листовидная морфология труднее подвергается оценке
4. МРТ при наличии древовидной липомы в области коленного сустава: • Т1 ВИ: о Повышенная интенсивность сигнала от объемных образований синовиальной оболочки, сопоставимая с сигналом от подкожной жировой клетчатки • Т1 ВИ с подавлением жирового сигнала: о Низкий уровень сигнала на всех последовательностях с подавлением жирового сигнала о Подавление наблюдается как от подкожной жировой клетчатки • STIR: о Гипоинтенсивные образования в синовиальной оболочке • Постконтрастные Т1 ВИ с подавлением жирового сигнала: о Контрастное усиление синовиальной оболочки; гипоинтенсивный сигнал от объемного образования
в) Дифференциальная диагностика древовидной липомы коленного сустава:
1. Липома синовиальной оболочки: • Обособленное жировое новообразование, как правило, расположенное в надколенниковой сумке
2. Синовиальный хондроматоз: • Образования из хрящевой ткани внутри сустава • Может наблюдаться кальцификация или окостенение
3. Синовит: • Визуализируется в виде утолщения синовиальной оболочки, но без подавления сигнала на последовательностях с жироподавлением • ± синовиальные листовидные компоненты
4. Независимые образования: • Образования с низким уровнем МР-сигнала, чаще всего подвергаются кальцификации ± кортикальным ободком ± желтым костным мозгом/скперотическим гипоинтенсивным сигналом
5. Нормальная жировая клетчатка вокруг сустава: • Эффект объемного усреднения нормальной предбедренной или наднадколенниковой жировой клетчатки
 (Слева) МРТ Т1ВИ, корональный срез: в коленном суставе визуализируются папиллярные объемные образования. Выраженная пролиферация синовиальной оболочки может приводить к появлению внутрисуставных объемных образований, однако жировая интенсивность сигнала образований характерна для древовидной липомы. (Справа) МРТ Т2 ВИ в режиме подавления сигнала от жира, корональный срез: у этого же пациента наблюдается, что гиперинтенсивные на Т1ВИ внутрисуставные объемные образования теперь имеют низкую интенсивность сигнала (за счет ее подавления), это подтверждает жировой состав образований.
(Слева) МРТ Т1ВИ, корональный срез: в коленном суставе визуализируются папиллярные объемные образования. Выраженная пролиферация синовиальной оболочки может приводить к появлению внутрисуставных объемных образований, однако жировая интенсивность сигнала образований характерна для древовидной липомы. (Справа) МРТ Т2 ВИ в режиме подавления сигнала от жира, корональный срез: у этого же пациента наблюдается, что гиперинтенсивные на Т1ВИ внутрисуставные объемные образования теперь имеют низкую интенсивность сигнала (за счет ее подавления), это подтверждает жировой состав образований.
Выраженный суставной выпот является характерной чертой этою заболевания, поскольку часто оно является ответом на хроническое воспаление сустава.
Листовидные компоненты и суставная сумка с периферическим контрастным усилением за счет контрастирования синовиальной оболочки. Обратите внимание на выраженный суставной выпот. (Справа) МРТ, градиентное эхо, аксиальный срез: у этого же пациента в предбедренной области визуализируются гипоинтенсивные ворсинчатые объемные образования, которые на других последовательностях имели туже интенсивность сигнала, что и подкожная жировая клетчатка. Однако в режиме градиентого эха они имеют схожую интенсивность сигнала с желтым костным мозгом. (Слева) МРТ, постконтрастное Т1ВИ, сагиттальный срез: у женщины 20 лет с рецидивирующим суставным выпотом визуализируются мелкие листовидные жировые разрастания, отходящие от синовиальной оболочки. Также отмечается гипоинтенсивный суставной выпот. (Справа) МРТ Т2ВИ в режиме подавления сигнала от жира, сагиттальный срез: у этой же пациентки определяется, что листовидные разрастания имеют ту же интенсивность сигнала, что и подкожная жировая клетчатка (сигнал от жира подавлен), в то время как выпот характеризуется гиперинтенсивным сигналом.
(Слева) МРТ, постконтрастное Т1ВИ, сагиттальный срез: у женщины 20 лет с рецидивирующим суставным выпотом визуализируются мелкие листовидные жировые разрастания, отходящие от синовиальной оболочки. Также отмечается гипоинтенсивный суставной выпот. (Справа) МРТ Т2ВИ в режиме подавления сигнала от жира, сагиттальный срез: у этой же пациентки определяется, что листовидные разрастания имеют ту же интенсивность сигнала, что и подкожная жировая клетчатка (сигнал от жира подавлен), в то время как выпот характеризуется гиперинтенсивным сигналом.
г) Патология:
1. Общее описание: • Причины: о Вероятно, это реактивный процесс, вызванный длительным раздражением синовиальной оболочки • Сопутствующие патологии: о Наличие суставного выпота о Хронические заболевания суставов: остеоартрит, ревматоидный артрит или предшествующие травмы о В некоторых случаях не наблюдается связи с хроническими заболеваниями суставов
2. Стадирование и классификация: • Листовидные фиброзножировые образования синовиальной оболочки
3. Микроскопические исследования: • Взрослые адипоциты в подсиновиальной области вместе с листовидными структурами в синовиальной оболочке • Наличие хронической воспалительной реакции • В определенных случаях можно заметить костную или хондроидную метаплазию
д) Клинические характеристики:
1. Проявления: • Наиболее частые признаки/симптомы: о Безболезненное утолщение синовиальной оболочки о Перемежающееся появление выпота
3. Протекание и прогноз: • Безболезненное увеличение синовиальной мембраны, чередующееся с клиническими рецидивами
4. Лечение: • Синовэктомия; возможны рецидивы
е) Памятка для диагностики:
1. Важно учитывать: • Если образования внутри сустава не имеют жировой природы, рассматривайте другие причины синовиальной гиперплазии.
2. Советы по интерпретации изображений: • Диагностическое значение имеет подавление сигнала от синовиальных объемных образований (особенно листовидных) на методиках с жироподавлением
Особенности воспаления надкостницы в области голени
Надкостница представляет собой тонкую, но очень прочную оболочку. Она содержит большое количество мелких сосудов и нервных окончаний. В развитии периостита голени можно выделить несколько особенностей:
- на начальном этапе воспалительные процессы затрагивают лишь соединительную ткань надкостницы;
- прогрессирование заболевания приводит к поражению костной ткани и развитию остеопороза;
- в запущенных ситуациях возможны повреждения костного мозга.
Периостит голени — это состояние, которое часто возникает после продолжительных пробежек по твердым покрытиям. В этом случае нагрузка на ноги значительно возрастает, а мышцы и связки остаются в постоянном напряжении. Важным фактором является неправильное распределение веса на стопах, что может происходить при плоскостопии и других формах деформации стоп.

Надкостница (periosteum) представляет собой прочную оболочку из соединительной ткани, отвечающую за кровоснабжение и питание костной ткани.
Виды заболевания и симптомы
В основе классификации периоститов лежит причина их развития. От вида воспаления зависит схема лечения и прогноз для пациента. Клиническая картина также будет отличаться для каждой разновидности.
Простой
Периостит голени в легкой форме представляет собой асептическое (безгнойное) воспаление. Данный недуг зачастую возникает в результате травм костей или ушибов мягких тканей. В этом процессе не участвуют патогенные микробы, а воспаление обусловлено микронадрывами соединительной ткани.
Асептический периостит голени проявляется следующими симптомами:
- умеренная болезненность;
- незначительная отечность подкожных тканей;
- легкое возвышение, ощущаемое при пальпации.
Простому периоститу свойственно проявляться в тех местах, где имеется мало жировой ткани. Этот тип воспаления не угрожает здоровью пациента. Сократив нагрузку на конечность, его возможно устранить в течение недели. В редких случаях воспаление может распространиться на костную структуру и вызвать осложнения.
Фиброзный
Фиброзный периостит возникает в результате длительного негнойного воспалительного процесса и регулярного повреждения надкостницы. Это состояние наблюдается при хроническом артрите, заболеваниях костей или трофических язвах ног. Болезнь характеризуется рядом специфических клинических симптомов:
- отечностью окружающих тканей;
- образованием болезненного уплотнения кости, которое можно прощупать;
- постепенным развитием с нарастанием болевых ощущений.
При своевременном лечении есть шансы на полное восстановление конечности. В запущенных случаях воспалительный процесс распространяется на костную ткань, возможно ее постепенное разрушение.
Гнойный
Гнойный периостит голени вызван воспалительными процессами, которые инициируют патогенные микроорганизмы, наиболее распространённые из которых — стрептококки и стафилококки. Эти микроорганизмы могут попасть к надкостнице через травмы или операции, а также с кровотоком из удалённых инфекционных очагов. Чаще всего это заболевание проявляется как вторичное по отношению к гнойным артритам.
Такой вид периостита опасен для пациента. В его развитии можно выделить несколько стадий:
- воспалительный процесс с возникновением асептического, а затем и гнойного экссудата;
- отделение надкостницы, приводящее к формированию полости, заполненной гноем;
- разрыв надкостницы под воздействием гнойных масс, что приводит к образованию абсцесса;
- нарушение кровоснабжения кости, что вызывает ее постепенное разрушение.
Гнойный периостит начинается остро и сопровождается значительной болью. Одним из наиболее серьезных осложнений является сепсис (заражение крови), который приводит к возникновению вторичных очагов гнойного воспаления в различных частях тела.

Воспаление надкостницы может возникнуть из-за мышечного перенапряжения или пробежек по бетону.
Серозный альбуминозный
Такой вид воспаления часто связан с травмами костей. В результате воспаления надкостницы выделяется большое количество вязкого негнойного экссудата, который содержит белки (альбумины). Это вещество скапливается под надкостницей, образуя патологическую полость, либо над поверхностью соединительной ткани.
Серозный альбуминовый периостит обладает своими характеристиками:
- может начинаться как резко, так и постепенно;
- заметное отекание;
- болевые ощущения усиливаются при движениях и при ощупывании.
Прогноз зависит от своевременности лечения и от расположения полости с экссудатом. В некоторых случаях количество жидкости может достигать 2 л. При отслоении надкостницы нарушается питание кости, происходит ее постепенное разрушение.
Оссифицирующий
Оссифицирующий периостит возникает в результате длительного воздействия на надкостницу. Он проявляется медленным увеличением костной ткани в области разрушения соединительной ткани. Данный процесс может наблюдаться при периоститах различного происхождения. Устранение причины заболевания приводит к его прекращению. Уплотнения и участки костного разрастания хорошо прощупываются при пальпации.
Туберкулезный
Туберкулезный периостит редко встречается у костей голени. В основном он поражает кости черепа или ребер и выступает в качестве первичной патологии. Болезнь протекает в хронической форме. С течением времени может происходить накопление гнойного экссудата, что приводит к образованию свищей.
Сифилитический
Периостит — это одно их проявлений врожденного или приобретенного сифилиса. В последнем случае первые его проявления заметны уже на второй стадии, а на третьей патология проявляется в осложненной форме. Изменения могут наблюдаться на черепе или на трубчатых костях, в том числе в области голени.
Воспаление надкостницы при сифилисе обладает несколькими характерными признаками:
- интенсивная боль, усиливающаяся в ночное время;
- появление плотного отека, который болезненно ощущается при нажатии;
- кожные покровы остаются неизменными.
Исход зависит не только от эффективности терапии, но и от особенностей организма. В некоторых случаях инфильтрат может рассасываться самопроизвольно. Если болезнь прогрессирует — появляются очаги гнойного воспаления со свищами или развивается оссифицирующий периостит.
Причины периостита
Согласно исследованиям специалистов в областях травматологии, ортопедии, ревматологии, онкологии и других медицинских дисциплинах, несколько факторов могут вызвать данную патологию, среди которых травмы, воспалительные процессы костей или мягких тканей, ревматические заболевания, аллергические реакции, некоторые специфические инфекции, а в редких случаях – опухоли костей, а также хронические заболевания вен и внутренних органов.
Периостит может проявляться как в острой, так и в хронической форме, а также быть асептическим или инфекционным. В зависимости от особенностей патологоанатомических изменений различают простой, серозный, гнойный, фиброзный, оссифицирующий, сифилитический и туберкулезный периостит. Эта болезнь может поражать любые кости, однако чаще всего она локализуется в нижней челюсти и в диафизах трубчатых костей.
Симптомы периостита
Простой периоститявляется асептическим процессом и возникает вследствие травм (переломов, ушибов) или воспалительных очагов, локализующихся рядом с надкостницей (в мышцах, в кости). Чаще поражаются участки надкостницы, покрытые незначительным слоем мягких тканей, например, локтевой отросток или передневнутренняя поверхность большеберцовой кости.
Пациент с периоститом отмечает появление умеренной болезненности. При осмотре затронутой области наблюдается легкая отечность мягких тканей, локальное выпячивание и болезненные ощущения при прощупывании. Обычный периостит, как правило, легко поддается терапии. В большинстве случаев воспаление проходит в течение 5-6 дней. Однако в редких ситуациях простая форма может трансформироваться в хронический оссифицирующий периостит.
Фиброзный периоститвозникает при длительном раздражении надкостницы, например, в результате хронического артрита, некроза кости или хронической трофической язвы голени. Характерно постепенное начало и хроническое течение. Жалобы пациента, как правило, обусловлены основным заболеванием.
В зоне поражения наблюдается незначительный или средний отек мягких тканей, при пальпации ощущается плотное безболезненное утолщение кости. При успешном лечении основного заболевания этот процесс может регрессировать. Однако при длительном течении периостита возможно поверхностное разрушение костной ткани, есть случаи озлокачествления пораженного участка.
Гнойный периостит возникает при попадании инфекции из внешней среды (например, при ранениях с повреждением надкостницы), а также при распространении микробов из соседних гнойных очагов (таких как гнойная рана, флегмона, абсцесс, рожистое воспаление, гнойный артрит или остеомиелит) или при пиемии. В роли возбудителей чаще всего выступают стафилококки или стрептококки. Наиболее подвержена надкостница длинных трубчатых костей, таких как плечевой, большеберцовой и бедренной. При пиемии могут наблюдаться множественные поражения.
На начальном этапе надкостница воспаляется, в ней появляется серозный или фибринозный экссудат, который в последующем превращается в гной. Внутренний слой периоста пропитывается гноем и отделяется от кости, иногда – на значительном протяжении. Между надкостницей и костью образуется субпериостальный абсцесс. В последующем возможно несколько вариантов течения.
В первом случае гнойный процесс приводит к разрушению надкостницы, что вызывает прорыв в мягкие ткани и формирование параоссальной флегмоны. Эта флегмона может распространиться на соседние мягкие ткани или прорваться наружу через кожу. Во втором случае гной отслаивает значительный участок периоста, что приводит к нехватке питания для кости и образованию поверхностного некроза. При неблагоприятном развитии ситуации некроз может углубляться в кость, и гной проникает в костномозговую полость, что в итоге приводит к остеомиелиту.
Для гнойного периостита характерно острое начало. Пациент предъявляет жалобы на интенсивные боли. Температура тела повышена до фебрильных цифр, отмечаются ознобы, слабость, разбитость и головная боль. При исследовании пораженной области выявляется отек, гиперемия и резкая болезненность при пальпации. В последующем формируется очаг флюктуации.
В некоторых случаях возможно проявление слабовыраженной симптоматики или изначально хронический характер гнойного периостита. Кроме того, выделяют острое и злокачественное течение периостита, которое характеризуется доминированием гнилостных процессов. При этой форме надкостница значительно отекает, становится уязвимой и подверженной разрушению, а кость, лишившись периоста, оказывается окруженной гнойным слоем. Гной может распространяться на окружающие мягкие ткани, вызывая флегмону, что в свою очередь может привести к септикопиемии.
Серозный альбуминозный периостит часто возникает после травмы, преимущественно затрагивая метадиафизы длинных трубчатых костей (бедренной, плечевой, малоберцовой и большеберцовой) и ребер. Эта форма заболевания характеризуется образованием обильного количества вязкой серозно-слизистой жидкости, богатой альбуминами.
Экссудат может скапливаться поднадкостнично, образовывать кистовидный мешок в толще надкостницы или располагаться по наружной поверхности периоста. Зона скопления экссудата окружена красно-коричневой грануляционной тканью и покрыта плотной оболочкой. В отдельных случаях количество жидкости может достигать 2 литров. При поднадкостничной локализации воспалительного очага возможно отслойка надкостницы с образованием участка некроза кости.
Периостит, как правило, имеет подостровую или хроническую форму. Пациент жалуется на болевые ощущения в затронутой зоне. На ранних стадиях может наблюдаться легкое повышение температуры тела. Если воспаление находится рядом с суставом, возможно ограничение подвижности. При обследовании отмечается отек мягких тканей и болезненность при нажатии.
Область поражения на начальных стадиях уплотнена, в последующем формируется участок размягчения, определяется флюктуация.
Оссифицирующий периостит — это часто встречающееся проявление периостита, которое появляется вследствие длительного воздействия на надкостницу. Он может развиваться как самостоятельно, так и быть результатом продолжающегося воспалительного процесса в близлежащих тканях.
Данная патология встречается при хроническом остеомиелите, долговременных варикозных язвах голени, артритах, костно-суставном туберкулезе, а также при врожденном и третичном сифилисе, рахите, костных новообразованиях и периостозе Бамбергера-Мари. Этот симптомокомплекс развивается при некоторых заболеваниях внутренних органов и характеризуется утолщением фаланг ногтей, напоминающим барабанные палочки, а также деформацией ногтей, похожей на часовые стекла. Оссифицирующий периостит проявляется в виде увеличения костной ткани в области воспаления. Его прогрессирование прекращается при эффективном лечении основного заболевания. Однако при длительном течении болезни в редких случаях может возникнуть синостоз – сращение костей между собой, например, между костями предплюсны и запястья, берцовых костей или тел позвонков.
Туберкулезный периостит, как правило, является первичным, чаще возникает у детей и локализуется в области ребер или черепа. Течение такого периостита хроническое. Возможно образование свищей с гноевидным отделяемым.
Сифилитический периостит может проявляться как при врожденном, так и при третичном сифилисе. В некоторых случаях первые симптомы поражения надкостницы обнаруживаются уже во вторичном периоде. На этой стадии в области периоста формируются мелкие опухоли, и возникают острые, внезапные боли.
В третичном периоде, как правило, поражаются кости черепа или длинные трубчатые кости (чаще большеберцовая). Наблюдается комбинация гуммозных поражений и оссифицирующего периостита, процесс может быть как ограниченным, так и диффузным. Для врожденного сифилитического периостита характерно оссифицирующее поражение диафизов трубчатых костей.
Люди, страдающие от сифилитического периостита, отмечают сильные боли, которые усиливаются в ночное время. При пальпации обнаруживается круглая или в форме веретена ограниченная опухоль с плотной и эластичной консистенцией. Кожа над этой областью остается неизменной, а сам процесс пальпации вызывает болезненные ощущения. Возможные исходы включают естественное рассасывание инфильтрата, увеличение объема костной ткани или нагноение с распространением на соседние мягкие ткани с образованием свищей.
Помимо упомянутых случаев, периостит может развиваться и при ряде других заболеваний. Например, при гонорее в области надкостницы образуются воспалительные инфильтраты, которые порой могут нагнетаться. Хронический периостит может проявляться при сапе, сыпном тифе (с характерным поражением ребер) и бластомикозе длинных трубчатых костей. Местные хронические поражения надкостницы наблюдаются при ревматизме (в основном поражаются основные фаланги пальцев, плюсневые и пястные кости), варикозном расширении глубоких вен, болезни Гоше (при этом страдает дистальная часть бедренной кости) и заболеваниях органов кроветворения. При увеличенной нагрузке на нижние конечности иногда отмечается периостит большеберцовой кости, который сопровождается выраженным болевым синдромом, малозначительным или умеренным отеком, а Выраженной болезненностью пораженной области при пальпации.
Артроз коленных суставов на КТ
Артрозами называют дистрофические изменения сустава, которые начинаются с хряща (хондроз) и распространяются на кость (остеохондроз). Патологический процесс развивается годами. Суставные хрящи постепенно утрачивают эластичность, уплотняются, истончаются, становятся шероховатыми, бугристыми, обрастают костными образованиями по краям, а на некоторых участках и вовсе разрушаются.
В начальных стадиях дегенеративные изменения протекают без явных признаков: артроз коленного сустава зачастую выявляется на поздних этапах, когда проявляются болевые ощущения, чувство скованности и ограничение движений.
Компьютерная томография показывает:
- уменьшение пространства в суставе;
- отложения остеофитов на краях;
- увеличение плотности кости под хрящом (субхондральный остеосклероз);
- разрушение хрящевой ткани;
- изменение формы костей в местах соединений;
- локальные кистовидные образования.

Артроз колена, изображения томографических исследований
Хондроматоз коленного сустава: признаки на КТ
Хондроматоз колена – это длительное заболевание, при котором определенные участки синовиальной оболочки превращаются в костную или хрящевую ткань. В этих зонах формируются узлы размером от нескольких миллиметров до 5 сантиметров.
Сначала хондроматоз может никак не себя проявлять. При прогрессировании заболевания наблюдаются:
- щелчки и дискомфорт в колене;
- образование различных узелков, явно прощупываемых при ощупывании;
- появление отека и увеличение размера сустава;
- частичная или полная невозможность осуществления движений.
На компьютерных томографиях данная патология становится заметной после минерализации хрящевых тканей: на изображениях вокруг сустава можно увидеть округлые, четко очерченные кальцинаты. На начальных стадиях МРТ демонстрирует рентгенопрозрачные образования.

Фото КТ снимков — Хондроматоз коленного сустава
