Размеры лимфоузлов в верхней югулярной области, указанные вами, могут вызвать беспокойство, но не всегда свидетельствуют о серьезной патологии. Лимфоузлы могут увеличиваться в результате различных воспалительных процессов, таких как инфекции или хронические заболевания.
Однако для точной оценки ситуации рекомендуется обратиться к врачу. Он сможет провести дополнительные обследования и установить причины увеличения лимфоузлов, а также назначить необходимое лечение при необходимости.
- Увеличенные лимфоузлы в верхней югулярной области могут указывать на инфекцию или воспаление.
- Размеры 15, 7, 5, 6, 7, 3 мм являются настораживающими и требуют дополнительного обследования.
- Важно учитывать сопутствующие симптомы: боль, отек, повышение температуры.
- Необходима консультация врача для диагностики и возможного назначения исследований.
- Раннее выявление причин увеличения лимфоузлов может предотвратить развитие серьезных заболеваний.
Основные функции лимфатических узлов
Лимфатическая система человека состоит из сложной сети сосудов, узлов и протоков. Лимфа, которая циркулирует по этой системе, выполняет множество важных функций, среди которых защита организма и дренаж. Она помогает выводить из организма белки, которые не были утилизированы кровеносной системой, участвует в абсорбции жиров и поддерживает водный баланс.
Основная роль лимфатической системы, особенно лимфоузлов, заключается в защите от инфекций, токсичных веществ и опухолевых клеток. При попадании патогенов в организм лимфоузлы останавливают их и истребляют с помощью лимфоцитов. Таким образом, лимфоидная ткань становится важным барьером, предотвращающим распространение инфекционных и других патогенов. Обнаружение измененных лимфоузлов облегчает диагностику различных заболеваний.
Местоположение и причины лимфоузлов
В теле человека располагается более 500 лимфоузлов. Увеличение одного или нескольких из них может служить признаком заболеваний или патологий соответствующих органов. Существует несколько разновидностей лимфаденопатии:
- Подчелюстная. Эта форма возникает при заболеваниях головы, включая ЛОР-болезни, воспалительные процессы в придаточных пазухах, глаза, зубах, полости рта, хроническом тонзиллите и повреждениях кожи.
- Шейная. Увеличение лимфатических узлов шеи наблюдается при респираторных инфекциях, заболеваниях ротовой полости, лимфомах, лимфогранулематозе, инфекционном мононуклеозе, поздних стадиях туберкулеза, метастазах рака легких и щитовидной железы.
- Подмышечная. Увеличение узлов может быть связано с раневыми инфекциями, болезнью кошачьей царапины, бруцеллезом, меланомой на руке, раком молочной железы и наличием силиконовых имплантов.
- Надключичная. Изменения чаще всего возникают в случае опухолевых образований. Увеличение лимфоузла справа может указывать на рак пищевода или легких, в то время как слева — на рак брюшной полости.
- Паховая. Увеличенные узлы в паху могут указывать на генитальные инфекции, такие как гонорея, сифилис, шанкроид, а также на злокачественные поражения органов таза, лимфомы и бубонную чуму.
Мы перечислили наиболее часто встречающиеся у наших пациентов типы лимфаденопатии. Реже встречаются и другие виды. Увеличиваться могут также подбородочные, околоушные, кубитальные, затылочные, яремные лимфоузлы. У некоторых пациентов в результате инструментального обследования выявляется изменение внутренних лимфатических узлов, таких как парааортальные, внутригрудные, бронхопульмональные, селезеночные, забрюшинные, мезентериальные.
В контексте оценивания состояния лимфоузлов в верхней югулярной области следует учитывать их размеры и характер изменений. Размеры 15, 7, 5, 6, 7 и 3 мм варьируются, и некоторые из них могут вызывать настороженность. Например, увеличенный лимфоузел размером 15 мм может свидетельствовать о наличии воспалительного процесса или, в некоторых случаях, о злокачественном образовании. Однако для полной картины необходимо учитывать и сопутствующие симптомы, такие как болезненность, изменение консистенции или появление других лимфоузлов.
Также важно отметить, что лимфоузлы могут увеличиваться в ответ на различные инфекционные заболевания, что вполне нормально для иммунной системы. При наличии температуры, потливости или иных системных признаков инфекции стоит обратиться к врачу для проведения дальнейшей диагностики. В случае, если лимфоузлы остаются увеличенными длительное время без явной причины, это может потребовать дополнительного исследовательского подхода.
В конечном счете, для точной интерпретации лимфоузлов размером 15, 7, 5, 6, 7 и 3 мм необходимо рассмотреть всю клиническую ситуацию в комплексе. Я бы рекомендовал проконсультироваться со специалистом — он сможет провести необходимые обследования, такие как ультразвуковое исследование или биопсия, если это будет необходимо, чтобы исключить или подтвердить наличие патологии.
Материалы и методы
В целях изучения эхографической картины доброкачественных процессов в лимфатических узлах мы обследовали 326 пациентов с клинически определяемыми аденопатиями (возраст от 18 до 36 лет). Мы выделили группу из 100 человек с доброкачественными изменениями лимфатических узлов, исключив случай доброкачественных аденопатий при туберкулезе и других специфических инфекциях.
После пальпаторного выявления измененных лимфатических узлов их дальнейший анализ осуществлялся на основании данных ультразвукового и морфологического (цитологического и гистологического) заключения. Пальпаторную оценку проводил врач-онколог. Морфологическое заключение было получено на основании цитодиагностики после тонкоигольной биопсии (45 случаев). У остальных пациентов подтверждение доброкачественности процесса было клиническим (динамическое наблюдение сроком 1-3 месяца).
Ультразвуковые исследования выполнялись на аппаратах среднего и высокого классов. Эхографическое заключение предоставлял специально обученный диагност.
При УЗ-оценке учитывались следующие параметры:
- форма лимфатического узла (овальная, шаровидная, неправильная);
- дифференциация области ворот лимфатического узла (присутствует/отсутствует);
- состояние коры лимфатического узла (кортикальный слой узкий/широкий гипоэхогенный);
- общая эхогенность лимфатического узла (высокая, средняя, низкая);
- разделение составных частей лимфатического узла (присутствует/отсутствует);
- соотношение поперечного и переднезаднего диаметров лимфатического узла (более 1, менее 1, равно 1) (по J.N. Bruneton 1995) [7].
Из анализа группы доброкачественной аденопатии визуализировано 217 лимфатических узлов, причем обычно обнаруживалось более двух на одной стороне шеи.
В большинстве случаев мы выделяли лимфатический узел Кютнера (югулодигастральный), который находится на границе средней и верхней трети шеи. Размеры обнаруженных лимфатических узлов варьировали от 0,5 х 0,2 см до 2,3 х 0,8 см. УЗ-оценка проводилась после многопозиционного обследования и определения самой длинной горизонтальной оси, принимаемой за максимальный поперечный диаметр. Большинство узлов (187) имели овальную форму, при этом соотношение поперечного/переднезаднего превышало 1 (рис. 1 — 3). 30 лимфатических узлов имели тенденцию к округлению, их соотношение поперечного/переднезаднего близилось к 1.

УЗ-томограмма увеличенного реактивно измененного лимфатического узла: а — на фоне аденовирусной инфекции, б — после проведения противовоспалительного лечения

Рис. 1. 
Рис. 2. Эхографическое изображение непальпируемого югулярного лимфатического узла на фоне остаточных явлений после перенесенного фарингита.

Рис. 3. Эхографическое изображение непальпируемого югулярного лимфатического узла без четкой клинической симптоматики воспалительного процесса в области головы и шеи.
Мы заметили, что лимфатические узлы с более округлой формой и размерами, превышающими 10 мм, часто вызывали легкие болезненные ощущения и более выраженные признаки воспалительного характера. Узлы менее 10 мм обычно были плохо заметны или вообще не определялись при пальпации. При ультразвуковом исследовании всегда хорошо дифференцировался гипоэхогенный кортикальный слой и наблюдалось широкое или среднее изображение области ворот лимфатических узлов. Четкость разделения составных частей лимфатического узла уменьшалась при размерах меньше 5 мм. Мы отметили разнообразную толщину гипоэхогенного изображения области коры лимфатического узла: от широкой при выраженном воспалительном процессе до узкой во время положительной динамики.
В группе доброкачественных аденопатий во всех случаях при УЗ-контроле через 1 месяц выявлявшиеся ранее лимфатические узлы не дифференцировались. При этом у 20 человек с выявленной аденопатией не было симптоматики простудных заболеваний, у 70 человек с доброкачественной аденопатией в момент обследования были установлены небольшие простудные явления (35 человек с ощущением першения в горле, 17 с небольшим насморком, у 18 человек остаточные явления перенесенного ранее острого респираторного заболевания). Большинство пациентов не проводили никакого специального противовоспалительного лечения, в то же время 16 человек принимали различные антибиотики широкого спектра действия. Независимо от проведения либо отсутствия, какой либо терапии лимфатические узлы переставали дифференцироваться при УЗИ в течение 5-7 дней с момента начала наблюдения. При этом нами отмечено, что на фоне медикаментозной терапии лимфатические узлы становились невидимыми при эхографии раньше (на 3-5 день с момента начала лечения).
Отдельную категорию доброкачественных аденопатий составили 10 пациентов с пневмонией, развивающейся на фоне ВИЧ-инфекции.
Мы обнаружили совершенно иную ультразвуковую картину у пальпируемых лимфатических узлов при динамическом наблюдении пациентов с иммунодефицитом. Эти лимфатические узлы имели признаки доброкачественного процесса и, как правило, их размеры превышали 2-2,5 см. При этом все части лимфатического узла могли быть дифференцированы. Установлен узкий кортикальный слой и широкая гиперэхогенная сердцевина при сохранении овальной формы и соотношения поперечного/переднезаднего более 1.
При повторных УЗ осмотрах на фоне массированной противовоспатительной терапии было отмечено увеличение числа лимфатических узлов вовлеченных в процесс активизации. При этом заметной перестройки эхоструктуры и уменьшения размеров в наблюдаемых лимфатических узлах отмечено не было (рис 4).

Варианты изображения увеличенного лимфатического узла с УЗ-признаками доброкачественной аденопатии у пациента с синдромом иммунодефицита.

Рис. 4.
В итоге, на основе собранных данных мы можем сделать следующие выводы:
- в ответ на воспалительные процессы (вирусной или микробной природы) лимфатические узлы демонстрируют изменение эхоструктуры, которое включает улучшение четкости дифференциации на фоне соседних тканей. Увеличивается толщина гипоэхогенного изображения коры лимфатического узла, в то время как гиперэхогенная зона ворот становится более узкой. Процесс выздоровления, проявляющийся в возвращении лимфатического узла в состояние покоя (благодаря медикаментозной терапии или собственным защитным механизмам организма), характеризуется уменьшением толщины кортикального слоя и общих размеров узла, а также практически полным отсутствием его дифференциации с окружающими тканями;
- у пациентов с воспалительными процессами на фоне синдрома иммунодефицита не наблюдали УЗ-признаки активизации коры, которые проявлялись у контрольной группы увеличением толщины области ворот и тенденцией к округлению. При дальнейшем наблюдении УЗ-картина показывала вовлечение в процесс все новых лимфатических узлов, тогда как «старые» узлы не демонстрировали положительной динамики на фоне проводимой терапии.
Таким образом, ультразвуковое исследование предоставляет возможность не только выявлять доброкачественные образования в лимфатических узлах, но и оценивать как положительную, так и отрицательную динамику изменений эхоструктуры узла в ответ на медикаментозное лечение или иммунные реакции организма.

УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Противопоказания к УЗИ лимфоузлов шеи
Ультразвуковое исследование является безопасным и практически не имеет противопоказаний, оно хорошо переносится пациентами любого возраста. Процедура может быть перенесена или заменена другим методом обследования в случае наличия открытых ран или инфекций в области шеи.
Ультразвуковое исследование регионарных лимфатических узлов, как правило, проводят на стороне поражения, реже на контралатеральной стороне. В ходе процедуры врач УЗИ-диагностики определяет локализацию лимфоузлов, оценивает их форму, размер и структуру.
В норме размер лимфатических узлов составляет не более 5–10 мм, а соотношение длины и ширины не превышает 1:2. Контуры лимфоузлов должны быть равными, четко визуализированными, со структурой, которая является однородной и гиперэхогенной. Патологический процесс может изменять форму, размеры и структуру лимфатических узлов, создавая пакеты, конгломераты и лимфоидные инфильтраты.
Какие заболевания можно выявить на УЗИ лимфоузлов шеи?
В большинстве случаев увеличение и изменение формы лимфатических узлов можно обнаружить при пальпации, но для точной оценки структуры образований и установления природы патологических изменений необходимо использование ультразвукового исследования. Например, УЗИ лимфатических узлов позволяет выявить непальпируемые «оккультные» метастазы, лимфому (рак лимфоузлов), саркоидоз и лимфогранулематоз.
Для оценки распространенности патологического процесса ультразвуковое исследование шейных лимфоузлов может быть назначено при ангине, ларингите, тонзиллите, вирусе иммунодефицита человека, герпетической и цитомегаловирусной инфекции, склеродермии, системной красной волчанке и ряде других заболеваний.
Симптомы лимфаденопатии
Лимфаденопатия проявляется увеличением размеров лимфатических узлов. При типичной лимфаденопатии эти узлы имеют мягкую консистенцию и в некоторых случаях могут быть немного болезненными. Поражённый лимфоузел может достигать размеров, сопоставимых с фасолью, то есть порядка 2 см.
В большинстве случаев пациенты не обращают внимания на увеличенные лимфатические узлы, их беспокоят только проявления основной болезни. Например, при ОРЗ это могут быть боль в горле, ангина, кашель, насморк, температура, озноб, общее ощущение недомогания.
Тем не менее, увеличение лимфатических узлов может указывать на серьезные заболевания в определённых случаях.
Например, увеличение подмышечного лимфоузла у женщин может свидетельствовать о раке молочной железы.
При развитии лимфомы или распространении опухолевых клеток (метастаз) лимфоузлы увеличиваются без очевидной причины и становятся плотными, даже твёрдыми.

При наличии рака молочной железы наблюдается увеличение лимфоузлов, расположенных в ближней области.
Увеличение внутренних лимфатических узлов пациент может не заметить вообще. В таком случае жалобы будут в первую очередь указывать на симптомы основного заболевания, а лимфаденопатия обнаружится только после УЗИ, КТ или МРТ соответствующей части тела.
Диагностика лимфаденопатии
Среди пациентов лимфаденопатия, как правило, остается незамеченной, и они не жалуются на неё. Чаще это вторичный признак различных заболеваний.
К примеру, при острых респираторных заболеваниях пациенты в первую очередь говорят о боли в горле, заложенности носа и кашле, не упоминая об увеличении подчелюстных лимфоузлов; на это внимание обратит врач при осмотре и прощупывании.
Если пациент пришёл к терапевту с жалобами на «простуду», врач первым делом ощупает шею и область под нижней челюстью — проверит лимфоузлы.
В случае кишечных инфекций, например, при сальмонеллёзе, основные симптомы будут заключаться в болях в животе, рвоте, диарее и высокой температуре. Увеличение лимфоузлов в области живота, если оно имеется, можно выявить только при помощи аппаратной диагностики.
Однако в некоторых случаях появление необычного «бугра» под мышкой или в паху может стать основной жалобой. В таком случае врач подробно расспросит о симптомах и, ориентируясь на расположение увеличенного лимфоузла, начнёт искать причину лимфаденопатии.
Для оценки общего состояния пациента, выявления воспалительных процессов и уточнения области поиска возможных заболеваний, врачу могут быть назначены общий анализ крови, биохимические исследования, анализ мочи, а также комплексный тест на ВИЧ, сифилис и гепатиты, если это необходимо.
Уровень VI: Центральная часть шеи
Как уже было упомянуто, нижняя граница данной области ограничена безымянной артерией. Однако возможность её визуализации зависит от телосложения пациента, способности вытягивать шею и положения гортани относительно грудины. У некоторых людей может быть невозможно визуализировать мягкотканевые структуры, включая лимфоузлы, находящиеся ниже вырезки за грудиной. В то же время, у других пациентов возможно визуализировать горные структуры верхнего средостения даже ниже безымянной артерии (см. рис. 20.8 и видео 20.3).
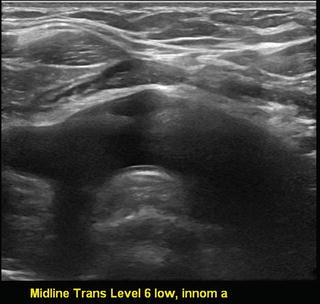
Уровень VI нижняя граница безымянной артерии
Сканирование лимфатических узлов
Для проведения ультразвукового обследования лимфатических узлов шеи минимальным стандартом является линейный преобразователь с частотой 7,5 МГц. Использование высокочастотного преобразователя (более 10 МГц) позволяет достичь лучшего разрешения структуры лимфоузлов. Ультразвук предоставляет возможность отличать доброкачественные узлы от подозрительных на злокачественные. В следующей главе будет подробнее рассмотрено это вопрос.
21) злокачественные лимфатические узлы рассматриваются более подробно. Чтобы отличить доброкачественные лимфатические узлы от злокачественных, форма лимфатического узла является полезной отправной точкой. Нормальные или реактивные узлы (рис. 20.9) обычно овальные или веретенообразные, тогда как злокачественные узлы, как правило, круглые.
Отношение короткой оси к длинной больше 0,5 может указывать на округлую и подозрительную природу лимфатического узла. Хотя округлые лимфатические узлы чаще всего оказываются злокачественными, следует быть осторожными, применяя это правило к подчелюстным и околоушным узлам, так как узлы в этих областях часто бывают круглыми даже при доброкачественной природе (см. рис. 20.10).
Размер лимфатических узлов не может служить единственным критерием для выявления злокачественных узлов, особенно учитывая, что узлы II уровня обычно оказываются достаточно большими (см. рис. 20.11). Однако в случае с пациентом, у которого уже установлена злокачественность, полезно отслеживать изменения размеров узла в динамике.
Увеличение лимфатических узлов при серийных обследованиях вызывает серьезные подозрения на наличие метастазов. Мозговые пазухи в лимфатическом узле действуют как множественные акустические интерфейсы и отражают ультразвуковые волны, создавая эхогенную структуру, известную как эхогенный бугорок или hilus (рис. 20.12).
Жировые отложения могут сделать рубцы более заметными при ультразвуковом исследовании. У злокачественных узлов часто отсутствует эхогенный рубец. Наличие эхогенного узелка может свидетельствовать о доброкачественном характере узла, хотя это не является абсолютной гарантией, так как узлы с незначительными злокачественными изменениями, которые не полностью заменили лимфатический узел, могут сохранить эхогенный бугорок (см. рис.
20.13 и видео 20.4). Цветовая и силовая допплерография неоценимы для того, чтобы помочь отличить доброкачественные узлы от тех, которые подозрительны на злокачественность. Нормальные лимфатические узлы демонстрируют васкуляризацию только вдоль эхогенной стенки [Видео 20.5].
При остром реактивном лимфадените можно отмечать повышение васкуляризации с разветвлением подвздошных сосудов, однако кровоток остается ограниченным ядром лимфатического узла (см. рис. 20.14). Увеличенная сосудистость, выявленная по периферии или на всей коре лимфатических узлов, вызывает подозрение на возможную злокачественность (см. рис. 20.15).
Повышенная периферическая васкуляризация в злокачественных лимфатических узлах связана с ангиогенезом опухоли. Прочими признаками, которые могут указывать на злокачественное изменение щитовидной железы, являются неровные границы лимфатического узла, наличие кальцинатов и кистозный и/или гиперэхогенный компонент мягких тканей внутри узла (см. рис. 20.16а, б). Дополнительные примеры будут рассмотрены в следующей главе.
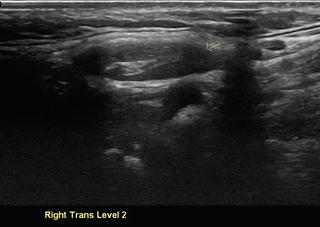
Доброкачественный лимфатический узел II уровня, овальной формы, видимая рубцовая кость
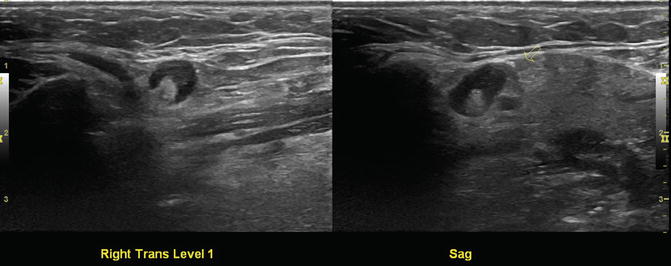
Слевой стороны представлены поперечный и сагиттальный виды доброкачественного лимфатического узла I уровня справа. Обратите внимание на его немного округлую форму и видимый бугорок.
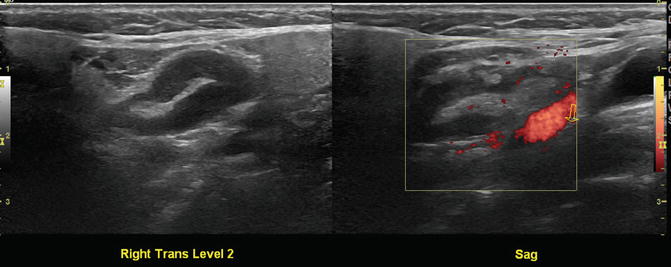
Большой доброкачественный лимфатический узел II уровня справа, поперечный и сагиттальный (с помощью мощной допплерографии)
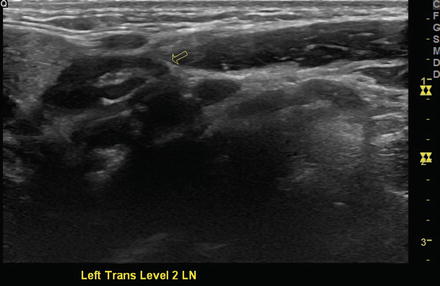
Доброкачественный лимфатический узел II уровня слева с явно видимой рубчатой поверхностью на поперечном изображении.
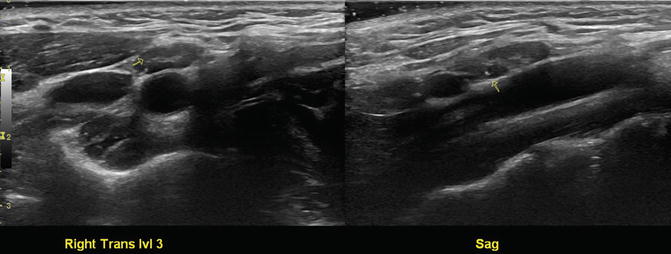
Доброкачественный правый лимфатический узел III уровня с небольшими микрокальцификациями (стрелка).
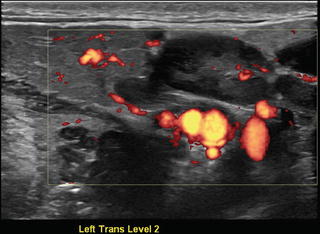
Реактивный лимфаденит II степени; обратите внимание на несколько диффузный кровоток в подвздошной области при силовой допплерографии
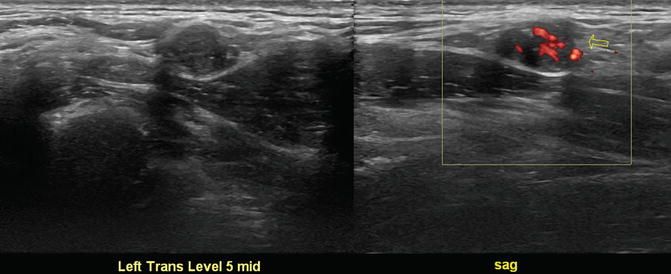
На левой стороне представлены поперечный (в режиме B) и сагиттальный (с использованием допплерографии) виды лимфатического узла V уровня, в котором наблюдается метастатическая папиллярная карцинома щитовидной железы.
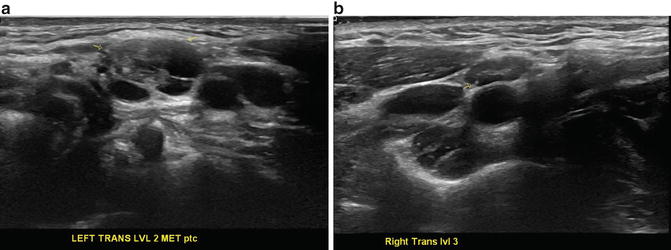
(a) Метастатическая папиллярная карцинома . Лимфатический узел II уровня слева, вид поперек. (b) Метастатическая папиллярная карцинома. Уровень III справа, вид поперек, стрелка указывает на микрокальцификацию в лимфатическом узле, который в остальном выглядит доброкачественным
Чтоб обеспечить тщательность и избежать пропуска патологий при ультразвуковом исследовании шеи, необходимо соблюдать системный подход при сканировании. Важнее работать последовательно, в то время как внимание должно быть уделено всем шести уровням шеи. Большая часть сканирования осуществляется в поперечном сечении, находя наивысшие и низшие границы, затем подтверждая результаты и заканчивая измерениями с переходом в сагиттальную плоскость. Допплерография обычно применяется к определённым структурам после того, как режим B (оттенки серого) выявил конкретные области интереса. Уровень VI чаще всего изучается параллельно с щитовидной железой (если она имеется) или как первая точка после тиреоидэктомии, после чего последовательно сканируются боковые отделы шеи. Аннотирование снимков и попытка соотнести результаты с определёнными участками шеи значительно улучшат передачу материалов и, в конечном итоге, помогут в лечении пациента с участием врачей разных специальностей.
