Боль в ногах ниже колен у женщин при приседании и вставании может быть связана с несколькими факторами, включая слабость мышц, недостаточную гибкость или перенапряжение суставов. Часто такие ощущения возникают из-за неправильной техники выполнения упражнений, что приводит к избыточной нагрузке на определенные группы мышц и связок.
Кроме того, возможны и медицинские причины, такие как артрит, тендинит или проблемы с венами. Важно обратить внимание на свое самочувствие и, при необходимости, проконсультироваться с врачом или специалистом по физической реабилитации для определения точной причины дискомфорта и разработки индивидуального подхода к тренировкам.
- Боли в ногах ниже колен у женщин могут быть вызваны неправильной техникой выполнения приседаний.
- Слабость мышц ног и бедер делает суставы более уязвимыми при физических нагрузках.
- Острая боль может быть связана с воспалительными процессами, например, с тендинитом.
- Неудобная обувь и неправильное распределение нагрузки могут увеличивать риск травмы.
- С возрастом риск появления болей выше из-за изнашивания суставов и связок.
Причины боли в ногах ниже колен у мужчин и женщин
- Патологии сосудов нижних конечностей (органы вен и артерий). Это могут быть тромбы, закупорка сосудов, аневризмы, варикоз и иные аномалии.
- Повреждения колена. Это включает в себя травмы мениска, разрывы связок, ушибы мягких тканей и другие негативные последствия механического воздействия. Дискомфорт усиливается при движении.
- Апатия мышц. Переживая воспаление, инфекции и травмы, ноги начинают болеть больше при нагрузках.
- Различные нарушения позвоночника и остальных частей опорно-двигательного аппарата.
- Поражения нервных волокон. У многих людей ноги ломит из-за полиневропатии. Причиной полиневропатии может быть диабет. Высокий уровень сахара в крови вредит нервам и сосудам.
- Беременность. В этот период нижние конечности получают большую нагрузку из-за увеличения массы тела и изменения центра тяжести.
- Недостаток витаминов и минералов. Обычно это связано с нехваткой кальция, магния и витаминов группы B.
- Опухолевые образования. По мере роста опухосли внешние анатомические структуры сжимаются, причиняя боль.
- Аутоиммунные процессы. При ревматоидном артрите иммунные клетки атакуют здоровые ткани, вызывая воспаление и ноющую боль, которая периодически усиливается.
Когда возникает боль в ногах ниже колена, как спереди, так и сзади, могут также наблюдаться и другие признаки. К ним относятся: отечность, изменение цвета кожи, парестезии (щекотание, «мурашки»). Эти симптомы служат дополнением к клинической картине и помогают совместно с дальнейшими обследованиями установить точный диагноз.
Разновидности боли
Для варикозного расширения вен характерны такие признаки, как чувство тяжести в ногах и отечность суставов к концу рабочего дня, возможны также судороги. Со временем начинают проявляться извитые, увеличенные и деформированные вены.
При тромбозе (закупорке артерий или вен) боль проявляется резко и не прекращается. Если затрагиваются артерии, конечности могут приобретать бледный цвет и пульсация артерий на ногах может ослабляться. Иногда во время ходьбы может возникать тянущая боль. Стопы или голени могут быть прохладными. Поражение мышц проявляется тянущей болью при движении и выполнении физических упражнений.
Боль в ногах ниже колен у женщин, возникающая при приседании и вставании, может быть связана с различными факторами. Одной из наиболее распространенных причин является перенапряжение мышц и связок, особенно если в физической активности не было достаточной подготовки. Также стоит обратить внимание на состояние суставов; артриты и другие заболевания могут вызывать дискомфорт, особенно в момент нагрузки на ноги.
Кроме того, неправильная техника выполнения упражнений может привести к избыточному напряжению определенных мышечных групп. Если при приседании или вставании не соблюдаются необходимые правила, некоторые мышцы могут переутомляться, что в итоге приводит к болевым ощущениям. Также не стоит забывать о роли обуви: неправильная или неудобная обувь может ухудшать биомеханику движений и усиливать нагрузку на ноги, что также может стать причиной боли.
Наконец, стоит обратить внимание на возможные нарушения кровообращения и состояние вен. Варикозное расширение вен, например, может привести к болям и дискомфорту в нижних конечностях, особенно после физических усилий. Я рекомендую при возникновении подобных симптомов не откладывать визит к специалисту, чтобы исключить серьезные патологии и получить индивидуальные рекомендации для предотвращения болей в будущем.
Болят ноги ниже колен и при полиневропатиях. Боль носит характер жгучей, непроходящей после приема обычных обезболивающих препаратов, имеет восходящий характер (от стоп вверх, иногда до уровня бедер).
Боль в ногах ниже колена также может возникать вследствие воспалительных процессов. Признаки таких состояний включают гиперемию (локальное покраснение кожного покрова), отек (локальное увеличение объема тканей) и гипертермию (повышение температуры в области воспаления).
Невероятной редкостью боли в ноге ниже колена могут быть вызваны опухолями костей, в таком случае требуется хирургическое вмешательство.
Аппель Михаил Иванович
Невролог, артролог, вертебрологТюменьЗаписатьсяТравматолог-ортопедЧелябинсконлайн-приём по местному времени:с 8:00 до 22:00ЗаписатьсяТравматолог-ортопед I категорииПермьЗаписатьсяТравматолог-ортопед, врач высшей категорииТюменьЗаписатьсяГлавный врач, травматолог-ортопедСамараЗаписатьсяГлавный врач, травматолог-ортопедАлматыонлайн-приём по местному времени:с 8:00 до 21:00ЗаписатьсяТравматолог-ортопедЛучший травматологПермьЗаписатьсяТравматолог-ортопедЛучший травматологНовосибирсконлайн-приём по местному времени:с 8:00 до 21:00ЗаписатьсяТравматолог-ортопедЧелябинсконлайн-приём по местному времени:с 8:00 до 22:00ЗаписатьсяТравматолог-ортопед, врач ультразвуковой диагностикиЧелябинсконлайн-приём по местному времени:с 8:00 до 22:00Записаться
- артрит коленного сустава– основная причина, по которой возникают боли в ногах ниже колен. Данный недуг чаще всего диагностируется у людей старше 40 лет. Артрит развивается из-за аутоиммунных заболеваний, инфекций, травм, или дегенеративных изменений хряща. Воспалительный процесс в хрящах сопровождается ноющими болями в суставе и ниже него. Кожа в области сустава отекает, становится теплой и красной на ощупь. Наиболее выраженные боли ощущаются с утра, для их облегчения необходимо «расходиться» в течение примерно двух часов.
- синовит– воспаление внутренней оболочки суставов. Утолщение синовиальной оболочки приводит к избыточному выделению суставной жидкости. Сустав увеличивается в объеме и становится трудным для движения. Давление жидкости на капсулу сустава снижает приток крови и полезных веществ к хрящам, вызывая их разрушение. Синовит может привести к гнойной инфекции и образованию рубцов в суставной полости.
- бурсит– одна из причин, вызывающих ноющую боль в ногах ниже колен. Это воспаление синовиальных сумок вокруг суставов. В них накапливается жидкость, что затрудняет движение ноги. В области воспаления кожа отекает и краснеет, температура тела повышается.
- дегенеративные заболевания суставов – например, артроз. Гонартроз находится на первом месте между причинами необходимости протезирования коленного сустава. Часто оба этого заболевания развиваются одновременно, поскольку одно может способствовать возникновению другого. Артроз может протекать незаметно, первые изменения в суставе могут появиться около 40 лет и долгое время проявляться лишь ноющими болями в ногах, которые исчезают после отдыха или сна.
- варикозное расширение вен нижних конечностей также приводит к отекам ниже колена. Это связано со слабостью венозных клапанов, которые должны предохранять от обратного тока венозной крови и перекачивать ее вверх к сердцу. К венозному стазу способствует и слабость мышц ног при длительных нахождениях в сидячем или стоячем положении. Во время ходьбы мышцы работают как «насос», помогая крови перемещаться вверх по глубоким венам.
- атеросклероз артерий бедра и голени. При сужении артерий вследствие холестериновых бляшек появляется ноющая боль при ходьбе, могут наблюдаться судороги в мышцах. Кожа стоп и голеней становится бледной, волос на них может становиться меньше, ногти начинают ломаться.
- травмы ног (переломы, вывихи и подвывихи суставов)
- устаревшие повреждения в труднодоступных местах (трещины костей голени, переломы и подвывихи костей стопы)
- поражения связок суставов (растяжения, надрывы и разрывы связок и сухожилий)
- сердечно-сосудистые заболевания могут быть одной из причин отеков нижней части ноги. Это связано с сердечной недостаточностью. Отечность проявляется на стопах ближе к вечеру, постепенно поднимаясь к колену. Отмечается усиление отечности после потребления соленой пищи или большого количества жидкости, алкоголя.
- лимфостаз– нарушение оттока лимфы от ног из-за инфекций, травм или венозной недостаточности. Нога увеличивается в объеме, кожа становится плотной, появляются язвы. В итоге лимфостаз может привести к состоянию, известному как слоновость, когда нога становится настолько тяжелой и большой, что становится невозможно передвигаться.
- заболевания щитовидной железы. Нехватка гормонов этой железы может привести к отекам в ногах. Об этом могут свидетельствовать также холодность, нарушения пищеварения, апатия и быстрая утомляемость, увеличение веса.
- диабет. Это заболевание приводит к повреждению стенок сосудов и нервов, что вызывает ноющие боли и отеки в ногах.
ФАКТОРЫ РИСКА ОТЁКА И НОЮЩИХ БОЛЕЙ В НОГАХ
- долгосрочная работа на ногах или непрерывное сидение;
- некомфортная, тесная обувь;
- длительный постельный режим;
- периодические перелеты и длительные поездки;
- чрезмерное употребление соли;
- избыточный вес;
- долгое пребывание в жаркой среде;
- ноющие боли в ногах у женщин перед менструацией;
- беременность.
Как уменьшить боль в коленях? Прежде чем искать решение, важно понять причины боли. Поскольку терапия определяется в зависимости от диагноза, важно точно знать, что именно лечить. Для уточнения диагноза могут быть рекомендованы следующие обследования:
К какому врачу обратиться
Запишитесь на прием к терапевту, который направит вас на дальнейшие исследования и, в зависимости от наличия сопутствующих симптомов, даст рекомендации по консультациям флеболога, ортопеда или невролога.
При варикозном расширении вен эффективно использовать компрессионную терапию. Бедро и голень фиксируются эластичными бинтами (возможно использование компрессионного трикотажа). Эта мера снижает нагрузку на стенки вен, уменьшая риск их растяжения и образования тромбов.
Компрессионные изделия улучшают общее самочувствие, устраняют болевые ощущения и чувство тяжести в конечностях. Для коррекции нарушений венозного кровообращения назначают таблетированные препараты,как правило системные венотоники, то есть вещества, повышающие упругость венозной стенки, препараты с ангиопротекторным действием. Для снятия воспалений принято использовать нестероидные противовоспалительные препараты.
Если болят икры и голени при миозите, то курс лечения включает прием противовоспалительных средств в виде гелей и мазей. Пораженная мышца должна пребывать в состоянии покоя. Также при миозите хорошо себя зарекомендовали физиотерапевтические процедуры – магнитотерапия и парафинотерапия, улучшающие кровообращение и снимающие отек. После определения причины миозита (в случае распространенного процесса) обязательно назначается этиотропная терапия, например, антибиотики.
При возникновении травм икроножных мышц рекомендуется сочетать массаж с тепловыми процедурами. Для облегчения боли могут быть применены анальгетики.
Если диагностирован неврит или полиневрит, после установления причины заболевания назначается лечение, способствующее восстановлению проводимости по нервным волокнам.
Для лечения боли в икрах и голенях применяют разнообразные реабилитационные методики:
- упражнения лечебной физкультуры;
- физиотерапия;
- мануальная терапия/остеопатия;
- и другие методы.
Боли в области икры: дифференциальный диагноз
В данной статье подробно рассматривается дифференциальная диагностика болевого синдрома в области икроножной мышцы, возникающая из-за хронической венозной или артериальной недостаточности, остеохондроза, остеоартроза, полинейропатии и других заболеваний.

Боли в области икроножной мышцы (икры) – универсальный симптом, который может наблюдаться при большом количестве заболеваний.
Основной мышечный массив задней поверхности голени (икра) образован двумя мышцами – располагающейся поверхностно икроножной мышцей и более глубоко расположенной камбаловидной мышцей. Сухожилия этих мышц объединяются вместе и прикрепляются к пяточной кости, образуя т.н. ахиллово сухожилие.
Мышцы икры обеспечивают движение в голеностопном суставе (сгибание и разгибание), что необходимо для обеспечения ходьбы, удержания равновесия тела в вертикальном положении и амортизации при движениях. Артериальное кровоснабжение икроножной мышцы происходит из собственных артерий, берущих начало из подколенной артерии. Венозный отток осуществляется по сопровождающим артерии венам, которые в толще мышцы образуют широкие выстланные эндотелием полости – суральные синусы. Иннервируются вышеуказанные мышцы из большеберцового нерва (L3-4).
Хроническая венозная недостаточность.
На сегодняшний день в генезе боли при хронических заболеваниях вен выделяют три основных компонента: дистензионный, ишемический и воспалительный.
Дистензионный компонентвозникает вследствие перерастяжения венозной стенки избытком крови при нарушении механизмов ее оттока. Подобные нарушения могут быть следствием дисфункции мышечно-венозной помпы, играющей ведующую роль в обеспечении венозного оттока в вертикальном положении тела. Застой крови в венах голени может возникать в результате снижения активности мышц икры, например вследствие длительного пребывания в неподвижном вертикальном или сидячем положении, в результате поражения клапанного аппарата поверхностных (варикозная болезнь) или глубоких (посттромботический синдром) вен, что сопровождается нарушением нормального центростремительного движения крови и ее забросом в дистальные отделы при каждом мышечном сокращении (рефлюкс), а также при поражении соответствующих мышц и смежных с ними суставов. Подобные боли часто возникают после длительных статических нагрузок и легко купируют ночным отдыхом и/или путем придания конечностям возвышенного положения.
Воспалительный процесс является отражением общепризнанной концепции лейкоцитарной агрессии, как ключевого элемента патогенеза хронических венозных заболеваний. Суть его состоит в том, что при снижении скорости венозного тока и появлении признаков застоя в венах голени происходит взаимодействие между лейкоцитами и эндотелием с экспрессией соответствующих адгезивных молекул на поверхности клеток, что приводит к миграции белых кровяных телец в стенку сосуда и их дегрануляции. Освобожденные свободные радикалы кислорода, протеолитические ферменты и цитокины не только оказывают разрушительное воздействие на компоненты венозной стенки, в первую очередь на коллагеновый каркас, но и активируют безмиелиновые C-ноцицепторы, отвечающие за передачу болевых импульсов. Таким образом, воспалительный компонент венозной боли показывает не только застой крови в венах голени, но и процесс активного развития хронических венозных заболеваний, что в конечном итоге может привести к образованию варикозной трансформации. Присутствие воспалительного компонента делает венозные боли более стойкими и трудноподдающимися облегчению даже при поднятии конечности и ночном отдыхе.
Ишемическая природа связана с серьезными воспалительными изменениями в венозной стенке, что приводит к нарушению кровотока по vasa vasorum и, как следствие, вызывает значительные морфологические изменения в пораженных венах. Существует способность предполагать, что ишемический компонент может проявляться при серьезных формах хронических венозных заболеваний, что также объясняет постоянные болевые ощущения в варикозных узлах.
Классические боли при венозной недостаточности носят тупой распирающий характер, усиливаются после длительного пребывания в положении стоя или сидя, уменьшаются или полностью проходят после ночного отдыха или придания конечности возвышенного положения. Часто боли сопровождаются преходящим отеком мягких тканей в области нижней трети голени и судорогами икроножной мышцы в ночные часы.
Острая венозная недостаточность проявляется тромбозом глубоких вен голени. В результате внезапного нарушения венозного оттока из нижних конечностей может возникнуть острое венозное переполнение, которое проявляется ярко выраженными, постоянными распирающими болями в области икры, слегка уменьшающимися при придаче конечности возвышенного положения. Это состояние сопровождается увеличением объема мышцы, ее уплотнением, цианозом кожи, а также усилением венозного рисунка под кожей. Степень выраженности симптомов зависит от того, какие вены вовлечены в патологический процесс: чем больше вен задействовано, тем более острыми будут проявления. При изолированном тромбозе суральных синусов можно наблюдать боли средней интенсивности, четко локализованные, усиливающиеся при сгибании голеностопного сустава и нажатии на область синуса на коже.
Хроническая артериальная недостаточностьразвивается вследствие окклюзии артерий атеросклеротическим или аутоиммунно-воспалительным процессом. В подобных случаях мышцы испытывают кислородное голодание, переходят на анаэробный путь метаболизма, что приводит к накоплению кислых продуктов, раздражающих болевые рецепторы. При артериальной недостаточности боли в икроножных мышцах наблюдаются при ходьбе и вынуждают человека остановиться (синдром «перемежающейся хромоты»), на начальных стадиях процесса в покое боли не беспокоят. Боли сопровождаются похолоданием конечностей, зябкостью, кожа становится бледной, шелушащейся, легко ранимой, теряется волосяной покров. При прогрессировании заболевания мышцы и подкожная клетчатка истончаются.
Острая артериальная недостаточность– внезапная закупорка артерий вследствие ее тромбоза или эмболии приводит к остро возникшей ишемии конечности. В этом случае боли в икроножной мышцы будут наблюдаться в покое, носить интенсивные характер, сопровождаться нарушениями чувствительности и двигательной функции вплоть до развития паралича и мышечной контрактуры.
Остеохондрозпоясничного отдела позвоночника (корешковый синдром) – вторая по частоте причина появления болей в области икроножных мышц. В основе лежит сдавление корешка спинномозгового нерва в месте его выхода из позвоночного канала. В результате возникают проецированные боли в том месте, куда идут нервные волокна – в том числе в область икры.
Боли могут возникать как следствие компрессии нервов и генерации болевых импульсов, так и из-за тонического сокращения мышц, что ведет к развитию фиброзно-дистрофических изменений в мышечной ткани. В случае корешкового синдрома боль может быть связана с определенными движениями и изменениями в позициях тела (например, наклонение тела вперед, в стороны, сгибание в тазобедренном суставе).
Как правило, боли усиливаются при длительном пребывании в провоцирующем положении и уменьшаются после разминки, лечебной физкультуры, массажа, тепловых воздействий. При мышечно-тоническом синдроме возможно обнаружить участки повышенного тонуса в воде плотных болезненных очагов в тоще мышцы. Со временем мышца может диффузно уплотняться в связи с развитием в ней фиброзных изменений. Впоследствии в связи с нарушением вегетативной иннервации может происходить присоединение застойного (вазодилатация) или ишемического (вазоконстрикция) компонента болевого синдрома.
Периферическая полинейропатияможет быть осложнением сахарного диабета, следствием токсического воздействия на организм этилового спирта и пр. Для диабетической полинейропатии характерно сочетание ночных или утренних болей в покое, локализующихся в дистальных отделах нижних конечностей, с ощущениями ползанья мурашек, жжения, онемения, мышечной слабостью и снижением кожной и (в первую очередь) вибрационной чувствительности.
Интенсивность боли может быть высокой. Повреждение вегетативных нервов может приводить к нарушению трофики и добавлению сосудистого компонента к болевому синдрому. Неврит большеберцового нерва проявляется приступообразными болями вдоль нервных волокон, которые исчезают между приступами.
Патология коленных суставов, в первую очередь остеоартрит, сопровождается болями в области суставов, особенно при физических нагрузках. Боль локализуется в основном на передних и внутренних поверхностях колена и усиливается при длительном Standing или длительной ходьбе.
Особенно характерно усиление болей при подъеме и особенно спуске по лестнице. На начальных стадиях заболевания в покое боли полностью проходят (при этом не требуется придавать конечности возвышенное положение). При развитии активного воспаления могут появляться боли в начале движения и утренняя скованность в суставах. В процессе развития заболевания возможно присоединение мышечно-тонического компонента болевого синдрома, при котором икроножная мышца находится в постоянном напряжении и становится плотной и болезненной при пальпации. При скоплении выпота в полости сустава могут образовываться ограниченные ее скопления в заворотах суставной капсулы – кисты Беккера, которые могут усугублять болевой синдром, сдавливать нервы и вены с развитием нейропатического и сосудистого компонента.
Дерматомиозит и полимиозит — это аутоиммунные воспалительные процессы в мышцах, проявляющиеся постоянными слепыми болями, усиливающимися при движении в голеностопном суставе. Сопровождаются эти состояния мышечной слабостью и другими симптомами интоксикации. Мышцы становятся отечными и болезненными при пальпации, со временем могут наблюдаться уплотнения и даже атрофия. Как правило, при аутоиммунных заболеваниях выявляется и поражение других органов, включая кожу: отеки, эритемы, шелушение и гиперпигментация при дерматомиозите, а также изменения при склеродермии и волчанке. Однако поражение икроножных мышц при аутоиммунных миозитах встречается редко.
Миозитытакже могут быть проявлением онкологических, паразитарных заболеваний (трихинеллез, токсоплазмоз, цистицеркоз) или являться осложнением простуды, травмы или перенапряжения икроножной мышцы.
Фибромиалгия– хроническое аутоиммунное заболевание мышечной ткани — редко сопровождается изолированными болями в икроножных мышцах. Чаще наблюдаются интенсивные постоянные боли и выраженная мышечная слабость в проксимальных мышцах поясов конечностей. Также отмечается продолжительная утренняя скованность, и болезненность в специфических точках при пальпации.
Перенапряжение, растяжение, разрыв мышцымогут сопровождаться выраженными интенсивными болями в зоне повреждения, резко усиливающимися при попытках движений. Могут присоединяться явления воспаления (миозит).
Боль в ноге ниже колена: лечение
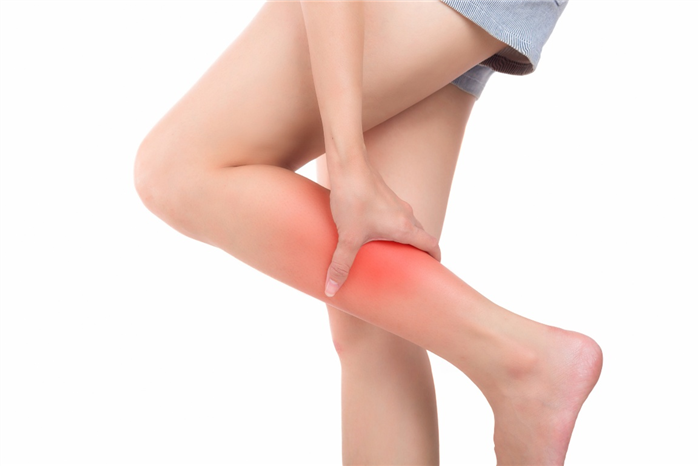
Боль ниже колена может быть важным признаком патологии, которую нельзя игнорировать. Узнайте, как правильно распознать болезненные ощущения в ногах ниже колена.
Почему появляется боль в ноге ниже колена? Этот вопрос часто вызывает интерес у пациентов. Многие люди периодически жалуются на боли ниже колена, но почти никто не обращает на них серьезного внимания. Такую боль можно списать на усталость от продолжительной ходьбы, физические нагрузки или даже небольшой ушиб, однако не все так просто.
Боль ниже колена может быть тревожным сигналом, сообщающим о патологии, которую нельзя оставлять без внимания и лечения.Боль, ощущаемую в ногах ниже колена, принято называть болевым синдромом голени (части ноги от коленного сустава до голеностопа, состоящей из большой и малой берцовых костей, а также множества мышц, сосудов и нервных волокон). Любого рода поражение одной из этих структур может вызвать болевые ощущения.
Каковы риски?
Важно понимать, что иногда боль в данной области может указывать на тяжелые заболевания, представляющие угрозу не только здоровью, но и жизни. Например, данная боль может свидетельствовать о тромбозе глубоких вен, в случае если тромб освободится и закупорит легочную артерию, это может привести к мгновенной смерти пациента.
В том случае, если вы регулярно отмечаете у себя приступы боли в области голени, вам не стоит терять ни минуты.
Необходимо обратиться к врачу, так как только специалист может точно установить причину болевого синдрома в голени и предложить адекватное лечение.
Причины болевого синдрома
Боль в ноге ниже колена может быть вызвана:
- — Недостаток кальция, калия и магния в крови.
- — Долгосрочное применение определенных медицинских препаратов, включая мочегонные, гиполипидемические средства и глюкокортикостероиды.
- — Физические нагрузки, вызывающие спазмы в мышцах голени, такие как длительная ходьба и бег.
- — Травмы нижних конечностей, включая переломы, вывихи и разрывы связок.
- — Воспалительные заболевания мышц ног.
- — Облитерирующий атеросклероз.
- — Тромбоз глубоких вен ниже колена.
- — Варикозное расширение вен в нижних конечностях.
- — Остеопороз.
- — Артрит и артроз коленного сустава.
- — Остеомиелит.
- — Поражения нервных структур (особенно у пациентов с диабетом или зависимостями от спиртного и никотина).
- — Заболевания, влияющие на артерии ног.
- — Ревматические болезни.
- — Сжатие мягких тканей в области голени.
- — Лимфостаз в сосудах ног.
- — Опухоли в мышцах, костях и других тканях голени.
- — Болезнь Педжета.
- — Раковые заболевания.
- — Остеохондроз или межпозвоночная грыжа поясничного отдела позвоночника.
Целесообразно рассмотреть наиболее часто диагностируемыеи самые небезопасные для здоровья причины появления болей в голени.
Одним из возможных диагнозов может быть варикозное расширение вен. На ранних этапах заболевание может протекать без характерного признака — расширения вен, что затрудняет его распознавание. Первые симптомы варикоза могут включать:
- — Чувство тяжести в ногах.
- — Отечность ног к вечеру.
- — Постоянные тупые боли после долгого стояния или ходьбы.
- — Боли и отечность, которые уменьшаются после отдыха.
- — В отдельных случаях — судороги.
Тромбоз сосудов голени отличается острым развитием и яркой клинической картиной. Виды тромбоза, выделяемые с учетом перекрываемых кровотоков, имеют свои отличия.
Признаки тромбоза вен
Ключевые симптомы варикоза:
- — Период начальной стадии может продолжаться несколько дней.
- — В ногах ощущается тяжесть и распирающее чувство изнутри или снаружи голени.
- — Нога может покраснеть, затем посинеть.
- — Голень отекает и увеличивается в объеме.
- — Сильные боли, мешающие ходить.
- — Повышение температуры в области голени.
- — Через несколько дней начинается некроз, может развиваться гангрена.
Признаки артериального тромбоза:
- — Болевые ощущения нарастают в течение нескольких часов.
- — Нога теряет чувствительность, становится холодной и бледной.
- — Резкие, сильные боли в голени.
- — Без первой помощи развивается гангрена.
Боль в нижней части ноги возникает из-за перекрытия кровотокаатеросклеротическими бляшками, отчего вена начинает сужаться. Боль может появиться в правой ноге или в левой ноге. Человек начинает хромать. Болевые ощущения возникают в икрах при ходьбе на большие расстояния. Если остановиться и постоять, боль утихнет, тогда можно двигаться снова.
Чем дольше откладывается лечение, тем сильнее усиливаются болевые ощущения, и уменьшается расстояние, которое вы сможете пройти. На коже могут появляться язвы, она может начать шелушиться, а состояние ногтей изменяться. Лечение требует хирургического вмешательства, и если оно будет проигнорировано, есть риск развития гангрены, и конечность может отмереть.
Недостаточное количество микроэлементов
В случае дефицита микроэлементов болевой синдром проявляется судорогами в икроножных мышцахв ночное время суток. Боль проходит сама. Облегчить ее можно массажем сведенной судорогой конечности. Причин недостатка микроэлементов может быть множество. Такие судороги — сигнал о том, что пора бы внести в свой рацион продукты, содержащие необходимые организму вещества, и уделить достаточно времени своему здоровью.
Полинейропатия при сахарном диабете
Если у вас диабет, болевые ощущения в голени могут свидетельствовать о развитии полинейропатии (отмирание нервных окончаний). Это состояние проявляется жгучими болями в ногах, которые не зависят от физических нагрузок или травм, и может сопровождаться ощущением онемения или холода.
Такое же заболевание могут внезапно обнаружить у себя алкоголики и заядлые курильщики. Запустить болезнь могут те яды, которые ежедневно выпивают или вдыхают в себя люди с подобными привычками. Наполняя свой организм алкоголем и никотином, можно приобрести или ускорить развитие множества заболеваний, лечить которые будет сложно.
Не стоит относиться к боли легкомысленно, ведь с ее помощью организм говорит нам о том, что существует проблема, которая может угрожать не только здоровью, но и жизни. Нужно научиться любить свое тело, бережно к нему относиться и чувствовать его.
При появлении болевых ощущений, особенно в области ног, важно проявить осторожность и обратиться к специалисту, так как такая боль может указывать не только на усталость после длительной физической активности, но и на наличие серьезного заболевания.
Раннее обнаружение болезни значительно облегчит её лечение. Независимо от того, является ли боль острой или еле заметной, вам стоит проконсультироваться с врачом.
